नेत्र उच्च रक्तचाप
ऑक्यूलर हाइपरटेंशन का मतलब है कि आपकी आंख के अंदर दबाव सामान्य से ज़्यादा है, लेकिन ऑप्टिक तंत्रिका को कोई नुकसान नहीं हुआ है। आपको अपने डॉक्टर से मिलना चाहिए और दवाइयों और नियमित नेत्र परीक्षण के बारे में सुझावों का पालन करना चाहिए।
अवलोकन
नेत्र उच्च रक्तचाप क्या है?
ऑक्यूलर हाइपरटेंशन का मतलब है उच्च अंतः नेत्र दबाव (आईओपी), या आपकी आंख के अंदर उच्च दबाव। द्रव निकासी विफलता उच्च दबाव का कारण बनती है।
आपकी आंखें लगातार एक साफ तरल पदार्थ बनाती हैं जिसे एक्वियस ह्यूमर कहते हैं जो आपकी आंख के सामने बहता है और फिर बाहर निकल जाता है। आम तौर पर, बराबर मात्रा में तरल अंदर और बाहर जाता है। अगर तरल पदार्थ आपकी आंख से तब नहीं निकलता जब उसे निकलना चाहिए, तो आपका IOP बढ़ जाता है।
सामान्य नेत्र दबाव 11 से 21 मिलीमीटर पारा (mmHg के रूप में लिखा जाता है) होता है। यह आपके रक्तचाप को मापने में इस्तेमाल किया जाने वाला एक ही प्रकार का माप है। यदि आपके नेत्र देखभाल विशेषज्ञ के पास दो या अधिक बार जाने पर आपकी एक या दोनों आँखों में नेत्र दबाव 21 mmHg से अधिक है , तो आपको नेत्र उच्च रक्तचाप हो सकता है।
द्विपक्षीय नेत्र उच्च रक्तचाप दोनों आँखों में होता है। एकतरफा नेत्र उच्च रक्तचाप का मतलब है कि केवल एक आँख में दबाव अधिक है।
क्लीवलैंड क्लिनिक एक गैर-लाभकारी शैक्षणिक चिकित्सा केंद्र है। हमारी साइट पर विज्ञापन हमारे मिशन का समर्थन करने में मदद करता है। हम गैर-क्लीवलैंड क्लिनिक उत्पादों या सेवाओं का समर्थन नहीं करते हैं। नीति
नेत्र उच्च रक्तचाप और ग्लूकोमा में क्या अंतर है?
नेत्र उच्च रक्तचाप ग्लूकोमा का कारण बन सकता है । ग्लूकोमा तब होता है जब उच्च IOP ऑप्टिक तंत्रिका को नुकसान पहुंचाता है । दोनों आँखों में ये तंत्रिकाएँ सीधे आपके मस्तिष्क से जुड़ती हैं और विद्युत संकेतों को संचारित करती हैं जिन्हें आपका मस्तिष्क छवियों में बदल देता है।
यदि आपको ग्लूकोमा है और उसका उपचार नहीं कराया गया तो आप अपनी दृष्टि खो सकते हैं ।
नेत्र उच्च रक्तचाप कितना आम है?
अनुमान है कि अमेरिका में 30 लाख से 60 लाख लोग नेत्र संबंधी उच्च रक्तचाप से पीड़ित हैं, जिससे उनमें ग्लूकोमा विकसित होने का खतरा रहता है।
नेत्र उच्च रक्तचाप के जोखिम कारक क्या हैं?
जोखिम कारक कुछ विशेष चीज है जो आपके किसी बीमारी के विकसित होने की संभावना को बढ़ाती है। कुछ जोखिम कारकों को बदला नहीं जा सकता है, जैसे आपकी उम्र, आपकी जातीयता या किसी अन्य प्रकार की चिकित्सा स्थिति होना। नेत्र उच्च रक्तचाप और ग्लूकोमा विकसित होने के जोखिम कारकों में अन्य स्थितियाँ शामिल हैं, जैसे:
- उच्च रक्तचाप (हाइपरटेंशन) और निम्न रक्तचाप (हाइपोटेंशन) दोनों ।
- मधुमेह ।
- अति निकट दृष्टिदोष ( मायोपिया )।
- पतला केंद्रीय कॉर्निया (आपकी आंख की "खिड़की" जो स्पष्ट है और सुरक्षा प्रदान करती है)।
- ऑप्टिक तंत्रिका शीर्ष पर रक्तस्राव.
- पिगमेंट डिस्पर्शन सिंड्रोम: इस स्थिति का मतलब है कि आपकी आईरिस से पिगमेंट निकल जाता है। आईरिस आपकी आंख का रंगीन हिस्सा है। ये कण आपकी जल निकासी प्रणाली को अवरुद्ध कर सकते हैं।
- स्यूडोएक्सफोलिएशन सिंड्रोम (पीएक्सएफ): इस स्थिति में, प्रोटीन के गुच्छे आपकी आंखों सहित आपके अंगों में जमा हो सकते हैं।
नेत्र संबंधी उच्च रक्तचाप के अन्य जोखिम कारकों में शामिल हैं:
- 40 वर्ष से अधिक आयु होना।
- ग्लूकोमा या नेत्र संबंधी उच्च रक्तचाप का पारिवारिक इतिहास होना।
- अश्वेत या हिस्पैनिक होना।
- लम्बे समय तक स्टेरॉयड दवाइयां लेना।
- पहले भी आंख में चोट लग चुकी हो या आंख की सर्जरी हुई हो।
लक्षण और कारण
नेत्र उच्च रक्तचाप के संकेत और लक्षण क्या हैं?
ऑक्यूलर हाइपरटेंशन के बारे में मुश्किल बात यह है कि यह आम तौर पर लक्षण पैदा नहीं करता है। यही कारण है कि नियमित रूप से आंखों की जांच करना बहुत ज़रूरी है। आपका स्वास्थ्य सेवा प्रदाता जांच करते समय बता सकता है कि आपकी आंख के अंदर दबाव ज़्यादा है या नहीं।
कुछ मामलों में, आपको अपनी आंखों को हिलाने या छूने पर आंखों में दर्द महसूस हो सकता है।
यद्यपि कुछ नेत्र समस्याओं के कारण सिरदर्द या चक्कर आ सकता है, लेकिन नेत्र उच्च रक्तचाप के साथ आमतौर पर ऐसा नहीं होता है।
नेत्र उच्च रक्तचाप का क्या कारण है?
नेत्र उच्च रक्तचाप के कारणों में बहुत अधिक तरल पदार्थ (जलीय द्रव) का बनना या आपकी आंख की जल निकासी प्रणाली में रुकावट या अन्य समस्या होना शामिल है, जिसे पूर्ववर्ती कक्ष कोण कहा जाता है। जल निकासी कोण आपकी आंख के सामने के हिस्से के पास होता है, जो आईरिस और कॉर्निया के बीच स्थित होता है।
यदि जल निकासी कोण अवरुद्ध है, तो इससे द्रव और दबाव का निर्माण होता है। इस निर्माण के कारणों में ये शामिल हो सकते हैं:
- जल निकासी कोण बंद है.
- अग्र कक्ष खुला है, लेकिन ठीक से जल निकासी नहीं हो रही है।
- रंगद्रव्य या प्रोटीन के टुकड़े जल निकासी कोण को अवरुद्ध कर रहे हैं।
- आंख का कैंसर कोण को अवरुद्ध कर रहा है।
- आँखों को नुकसान पहले भी हो चुका है।
क्या तनाव नेत्र उच्च रक्तचाप का कारण बन सकता है?
हाल के अध्ययनों से पता चला है कि तनाव से अंतःनेत्र उच्च रक्तचाप बढ़ सकता है।
निदान और परीक्षण
नेत्र उच्च रक्तचाप का निदान कैसे किया जाता है?
आपका नेत्र चिकित्सक आपकी आँखों की पूरी जाँच करके शुरुआत करेगा। अगर उन्हें संदेह है कि आपको ऑक्यूलर हाइपरटेंशन हो सकता है, तो वे ये परीक्षण भी कर सकते हैं:
- गोनियोस्कोपी : यह परीक्षण जाँचता है कि आपकी आँख का ड्रेनेज सिस्टम (पूर्वकाल कक्ष कोण) ठीक से काम कर रहा है या नहीं। इसमें एक विशेष लेंस और एक प्रकार का माइक्रोस्कोप इस्तेमाल किया जाता है जिसे स्लिट लैंप कहा जाता है।
- पैकीमेट्री : यह परीक्षण कॉर्निया की मोटाई मापता है।
- टोनोमेट्री : यह परीक्षण आंख के अंदरूनी दबाव को मापता है।
- दृश्य क्षेत्र परीक्षण : यह आपके दृष्टि क्षेत्र की जांच करने का एक तरीका है।
- ऑप्टिकल कोहेरेंस टोमोग्राफी : यह परीक्षण ऑप्टिक तंत्रिका ऊतक के स्वास्थ्य की जांच करता है।
प्रबंधन और उपचार
नेत्र उच्च रक्तचाप का इलाज कैसे किया जाता है?
कभी-कभी, आप और आपका प्रदाता निर्धारित नेत्र जांच के दौरान स्थिति पर बारीकी से नज़र रखने का फ़ैसला कर सकते हैं। आपका प्रदाता आपकी आँखों में दबाव कम करने के लिए आई ड्रॉप्स लिख सकता है। वे नियमित नेत्र परीक्षण नियुक्तियों के दौरान आपके अंतःकोशिकीय दबाव की निगरानी भी जारी रखेंगे।
आपकी आँखों में दबाव कम करने वाली दवाओं में शामिल हैं:
- प्रोस्टाग्लैंडीन: अपनी आंख से निकलने वाले तरल पदार्थ की मात्रा बढ़ाने के लिए इन आई ड्रॉप्स का दिन में एक बार प्रयोग करें।
- बीटा-ब्लॉकर्स : आपके द्वारा उत्पादित द्रव की मात्रा को कम करने के लिए आपको दिन में एक या दो बार इस प्रकार की आई ड्रॉप का उपयोग करने के लिए कहा जा सकता है।
- अल्फा-एड्रीनर्जिक एगोनिस्ट: द्रव उत्पादन को कम करने और द्रव प्रवाह को बढ़ाने के लिए आप इस प्रकार की दवा का उपयोग दिन में दो या तीन बार कर सकते हैं।
- कार्बोनिक एनहाइड्रेज़ अवरोधक: द्रव उत्सर्जन को कम करने के लिए आप इस प्रकार की दवा का उपयोग दिन में दो या तीन बार कर सकते हैं।
- रो काइनेज अवरोधक: यह उत्पाद दिन में एक बार उपयोग करने पर द्रव के उत्पादन को कम करता है।
- मायोटिक या कोलीनर्जिक एजेंट: आपको इन उत्पादों का उपयोग दिन में चार बार करना चाहिए। पिछले वर्षों में प्रदाताओं ने इस प्रकार के उत्पाद को अधिक बार निर्धारित किया था, लेकिन अब वे उन्हें उतनी बार निर्धारित नहीं करते हैं। ये एजेंट आपकी आँखों से तरल पदार्थ के बहिर्वाह को बढ़ाते हैं।
सभी दवाओं की तरह, इन उत्पादों के भी अवांछित दुष्प्रभाव हो सकते हैं, जैसे कि आँखों में लालिमा या जलन। कुछ मामलों में, यदि आप निर्धारित दवाओं का असर नहीं करते हैं, तो आपको अपनी आँखों में दबाव कम करने के लिए सर्जरी की आवश्यकता हो सकती है। एक प्रकार की प्रक्रिया लेजर ट्रेबेकुलोप्लास्टी है, जिसमें रुकावटों को खोलने के लिए लेजर का उपयोग किया जाता है।
रोकथाम
मैं नेत्र संबंधी उच्च रक्तचाप विकसित होने के जोखिम को कैसे कम कर सकता हूँ?
नेत्र उच्च रक्तचाप के लिए ज़्यादातर जोखिम कारक ऐसी चीजें नहीं हैं जिन्हें आप बदल सकते हैं। हालाँकि, आप अपनी आँखों को स्वस्थ रखने के लिए हर संभव प्रयास कर सकते हैं। इन सुझावों में आपके समग्र स्वास्थ्य और आपकी आँखों के स्वास्थ्य के लिए सुझाव शामिल हैं।
नेत्र परीक्षण
नियमित रूप से आँखों की जाँच के लिए अपॉइंटमेंट लेना और उसे बनाए रखना महत्वपूर्ण है। समस्याओं का जल्द पता लगाना सबसे अच्छा है।
धूम्रपान
धूम्रपान न करें। धूम्रपान आपकी आँखों के लिए हानिकारक है। धूम्रपान छोड़ने में मदद पाने के लिए अपने प्रदाता से बात करें ।
नेत्र स्वास्थ्य
आप अपनी आँखों की सुरक्षा निम्नलिखित तरीकों से कर सकते हैं:
- धूप का चश्मा पहनना.
- जब आप काम करते हैं या संपर्क खेलों में भाग लेते हैं तो सुरक्षात्मक नेत्र उपकरण पहनें।
- ग्लूकोमा या मैक्युलर डिजनरेशन जैसी आंखों की बीमारियों के पारिवारिक इतिहास के बारे में जानना।
- स्क्रीन पर काम करते समय अपनी आँखों को आराम दें। 20-20-20 नियम का पालन करें। हर 20 मिनट में 20 सेकंड के लिए 20 फ़ीट दूर किसी चीज़ को देखें।
- आंखों में संक्रमण से बचने का ध्यान रखें, खासकर यदि आप कॉन्टैक्ट लेंस पहनते हैं।
समग्र स्वास्थ्य
आप खुद को स्वस्थ रखकर अपनी आँखों की सुरक्षा कर सकते हैं। इसके लिए ये सुझाव दिए गए हैं:
- स्वस्थ आहार लें। गहरे हरे पत्तेदार सब्ज़ियाँ जैसे कोलार्ड ग्रीन्स, केल और पालक शामिल करें। ओमेगा-3 फैटी एसिड प्रदान करने वाली मछलियाँ जैसे हैलिबट, सैल्मन और टूना शामिल करें।
- व्यायाम करें। गतिविधि आपके लिए अच्छी है। यह अन्य स्वास्थ्य समस्याओं से बचाने में मदद कर सकती है।
- अपने रक्तचाप, कोलेस्ट्रॉल और रक्त शर्करा के स्तर को स्थिर रखें।
- अपने तनाव को दूर करने के लिए रेकी, योग या ध्यान जैसे उपाय अपनाएँ । (व्यायाम भी तनाव दूर करने का एक अच्छा तरीका है।)
आउटलुक / पूर्वानुमान
यदि मुझे नेत्र संबंधी उच्च रक्तचाप है तो मुझे क्या उम्मीद करनी चाहिए?
आप नेत्र संबंधी उच्च रक्तचाप का इलाज नहीं कर सकते, लेकिन आपका प्रदाता इस स्थिति का इलाज और निगरानी कर सकता है।
जिन लोगों को नेत्र संबंधी उच्च रक्तचाप होता है, उनमें ग्लूकोमा विकसित होने का जोखिम अधिक हो सकता है, लेकिन नेत्र संबंधी उच्च रक्तचाप से पीड़ित हर व्यक्ति में स्वतः ही ग्लूकोमा विकसित नहीं होगा।
इसके साथ जीना
मुझे नेत्र संबंधी उच्च रक्तचाप के बारे में स्वास्थ्य सेवा प्रदाता से कब मिलना चाहिए?
आपको अपने नेत्र देखभाल प्रदाता से उतनी बार मिलना चाहिए जितनी बार वे सुझाते हैं। यदि आपको असामान्य आँखों में तकलीफ या दर्द है, या तकलीफ़ जो दूर नहीं होती है, तो आपको हमेशा अपने नेत्र देखभाल प्रदाता से संपर्क करना चाहिए। यदि आपको आँखों से संबंधित कोई नया या बिगड़ता हुआ लक्षण दिखाई देता है, तो भी आपको उनसे संपर्क करना चाहिए।
क्लीवलैंड क्लिनिक से एक नोट
हर किसी के लिए नियमित रूप से आँखों की जाँच करवाना ज़रूरी है, लेकिन अगर आपको ऑक्यूलर हाइपरटेंशन है तो यह बात बिल्कुल सच है। आपके डॉक्टर द्वारा बताई गई दवाइयों का इस्तेमाल उसी तरह करना भी ज़रूरी है जैसा कि आपका डॉक्टर सुझाता है। उचित देखभाल के साथ, आप ऑक्यूलर हाइपरटेंशन को ऑप्टिक नर्व डैमेज और दृष्टि हानि में बदलने से रोक सकते हैं।
काला मोतिया (ग्लूकोमा) : आंखों की एक गंभीर समस्या
हमारे शरीर के सबसे खास और नाजुक अंगों में से एक होती हैं आंखें। अगर इनका ख्याल न रखा जाए तो छोटी-सी परेशानी जिंदगी भर की तकलीफ बन सकती है। लेकिन लोग आंखों की सेहत पर उतना ध्यान नहीं देते जितना उन्हें देना चाहिए। यही वजह है कि 40 की उम्र तक आते-आते कईं लोग आंखों की गंभीर समस्याओं के शिकार हो जाते हैं, उनमें से काला मोतिया एक है।
एक अनुमान के अनुसार भारत में चालीस वर्ष से अधिक आयु के लगभग 1 करोड़ या उससे अधिक लोग काला मोतिया से पीड़ित हैं। अगर उचित समय पर सही उपचार नहीं मिला तो इनकी आंखों की रोशनी जा सकती है। यही नहीं, लगभग तीन करोड़ लोगों को प्राथमिक (क्रॉनिक) ओपन एंगल ग्लुकोमा है या होने का खतरा है।
इनसे बचने के लिए जरूरी है कि आंखों की नियमित रूप से जांच व सही उपचार कराएं, पोषक तत्वों से भरपूर भोजन करें और अपनी जीवनशैली में बदलाव लाएं।
जानिए क्या होता है काला मोतिया?
काला मोतिया को ग्लुकोमा या काला मोतियाबिंद भी कहते हैं। काला मोतिया के अधिकतर मामलों में कोई लक्षण दिखाई नहीं देते ना ही दर्द होता है, इसलिए यह दृष्टिहीनता का एक प्रमुख कारण माना जाता है।
काला मोतिया में हमारी आंखों की ऑप्टिक नर्व पर दबाव पड़ता है जिससे उन्हें काफी नुकसान पहुंचता है। अगर ऑप्टिक नर्व पर लगातार दबाव बढ़ता रहेगा तो वो नष्ट भी हो सकती हैं। इस दबाव को इंट्रा ऑक्युलर प्रेशर कहते हैं। हमारी आंखों की ऑप्टिक नर्व ही सूचनाएं और किसी चीज का चित्र मस्तिष्क तक पहुंचाती हैं। यदि ऑप्टिक नर्व और आंखों के अन्य भोगों पर पड़ने वाले दबाव को कम न किया जाए तो आंखों की रोशनी पूरी तरह जा सकती है।
पूरे विश्व में काला मोतिया दृष्टिहीनता का दूसरा सबसे प्रमुख कारण है।
काला मोतिया के कारण जब एक बार आंखों की रोशनी चली जाती है तो उसे दोबारा पाया नहीं जा सकता। इसलिए बहुत जरूरी है कि आंखों की नियमित अंतराल पर जांच कराई जाए ताकि आंखों पर पड़ने वाले दबाव का कारण पता लगाकर तुरंत उचित उपचार कराया जा सके।
अगर काला मोतिया की पहचान प्रारंभिक चरणों में ही हो जाए तो दृष्टि को कमजोर पड़ने से रोका जा सकता है।
काला मोतिया किसी को किसी भी उम्र में हो सकता है, लेकिन उम्रदराज लोगों में इसके मामले अधिक देखे जाते हैं।
प्रकार
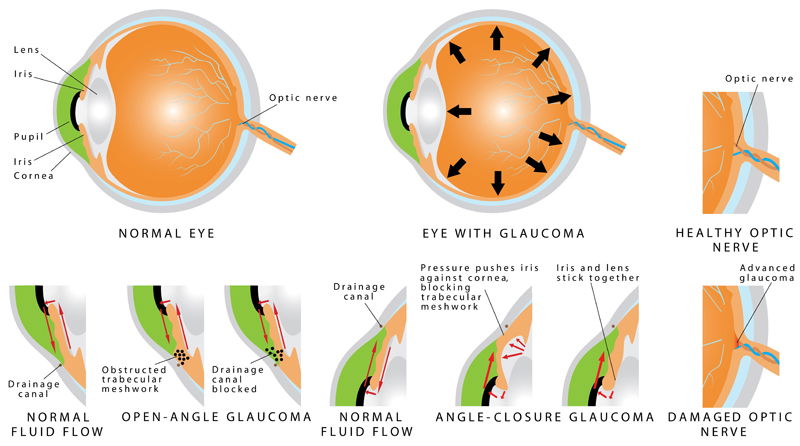
काला मोतिया पांच प्रकार का होता है, प्राथमिक या ओपन एंगल ग्लुकोमा, एंगल क्लोज़र ग्लुकोमा, लो टेंशन या नार्मल टेंशन ग्लुकोमा, कोनजेनाइटल ग्लुकोमा और सेकंडरी ग्लुकोमा। सेंकड़री ग्लुकोमा के भी चार प्रकार होते हैं।
प्राथमिक (क्रॉनिक) या ओपन एंगल ग्लुकोमा
यह काला मोतिया का सबसे सामान्य प्रकार है। इसमें आंखों से तरल पदार्थों को बाहर निकालने वाली नलियां ब्लॉक हो जाती हैं, जिसके कारण आंखों से तरल पदार्थ उचित मात्रा में बाहर नहीं निकल पाते, जिससे आंखों में दबाव या इंट्रा ऑक्युलर प्रेशर बढ़ने लगता है।
एंगल-क्लोज़र (एक्यूट) ग्लुकोमा
इसे क्लोज़्ड एंगल ग्लुकोमा या नैरो एंगल ग्लुकोमा भी कहते हैं। इसमें आंखों से तरल पदार्थों को निकालने वाली नलियां पूरी तरह बंद हो जाती हैं, जिससे आंखों में दबाव तेजी से बढ़ता है। जब प्रवाह एकदम अवरूद्ध हो जाता है तो द्रव अधिक मात्रा में इकट्ठा हो जाता है, जिससे दबाव अत्यधिक बढ़ जाता है और तेज दर्द हो सकता है।
लो टेंशन या नार्मल टेंशन ग्लुकोमा
इसे हिंदी में सामान्य तनाव ग्लुकोमा कहते हैं। इसमें ऑप्टिक नर्व पर दबाव बढ़े बिना नुकसान पहुंचता है। इसके वास्तविक कारणों का पता नहीं है। ऐसा माना जाता है कि ऑप्टिक नर्व के संवेदनशील होने या उन्हें रक्त की आपूर्ति कम मात्रा में होने से यह समस्या होती है।
कोनजेनाइटल ग्लुकोमा
कोनजेनाइटल ग्लुकोमा को जन्मजात काला मोतिया कहते हैं। यह समस्या जन्मजात वंशानुगत दोष या गर्भावस्था के कारण आसामान्य विकास के कारण हो सकती है। इसमें ऑप्टिक नर्व को नुकसान तरल पदार्थ निकालने वाली नलियों के ब्लॉक होने या किसी चिकित्सीय समस्या के कारण उनपर दबाव बढ़ने से हो सकता है।
सेकंडरी ग्लुकोमा
सेकंडरी ग्लुकोमा किसी ऐसी चिकित्सीय स्थिति के कारण हो सकता है, जिससे आंखों पर दबाव बढ़ता है। इसके कारण ऑप्टिक नर्व को क्षति पहुंच सकती है जो काला मोतिया का कारण बन जाती है। इसका उपचार इसपर निर्भर करता है कि यह ओपन एंगल ग्लुकोमा है या एंगल क्लोज़र ग्लुकोमा। यह चार प्रकार का होता है-
- पिग्मेंटरी ग्लुकोमा
- सुडोएक्सफोलिएटिव ग्लुकोमा
- ट्रॉमेटिक ग्लुकोमा
- न्योवॉस्क्युलर ग्लुकोमा
लक्षण
ओपन एंगल ग्लुकोमा में प्रारंभिक चरणों में कोई लक्षण दिखाई नहीं देते हैं, जब समस्या गंभीर हो जाती है तब आंखों में ब्लाइंड स्पॉट बनने लगते हैं। काला मोतिया में ऑप्टिक नर्व को पहुंची क्षति के परिणामस्वरूप लक्षण दिखाई देते हैं। इसके लक्षण इसपर निर्भर करते हैं कि कालामोतिया किस प्रकार का है और किस चरण पर है। इनमें सम्मिलित हैं –
- आंखों और सिर में तेज दर्द होना।
- नज़र कमजोर होना या धुंधला दिखाई देना।
- आंखें लाल होना।
- रोशनी के चारों ओर रंगीन छल्ले दिखाई देना।
- जी मचलाना।
- उल्टी होना।
कारण
काला मोतिया ऑप्टिक नर्व को नुकसान पहुंचने से होता है। जब आंखों से तरल पदार्थ निकलने की प्रक्रिया में रूकावट आती है तो आंखों में दबाव (इंट्रा ऑक्युलर प्रेशर) बढ़ता है। यह समस्या क्यों होती है, इसके कईं कारण हैं। प्रमुख रिस्क फैक्टर्स में सम्मिलित हैं –
- उम्र बढ़ना (यह समस्या सामान्यता 40 साल से अधिक के लोगों को होती है, 60 के बाद इसका खतरा काफी बढ़ जाता है)।
- काला मोतिया का पारिवारिक इतिहास।
- कईं चिकित्सीय स्थितियां जैसे हाइपरथायरॉइडिज़्म, मधुमेह, हृदय रोग, उच्च रक्त दाब, सिकल सेल एनीमिया, माइग्रेन आदि।
- निकट दृष्टिदोष।
- आंखों की सर्जरी।
परीक्षण
टोनोमेट्री परीक्षण
इस परीक्षण में पहले आई ड्रॉप डालकर आंखों को सुन्न किया जाता है फिर टोनोमीटर उपकरण के द्वारा आंखों के आंतरिक दबाव को मापा जाता है।
ऑप्थेल्मोस्कोपी परीक्षण
ऑप्थेल्मोस्कोपी परीक्षण में ऑप्टिक नर्व की वास्तविक स्थिति का पता लगाया जाता है। इसमें आंखों की पुतली को फैलाने के लिए आई ड्रॉप डाली जाती है, ताकि ऑप्टिक नर्व के आकार और रंग की ठीक प्रकार से जांच की जा सके।
पेरीमेट्री परीक्षण
इस जांच के द्वारा यह पता लगाने का प्रयास किया जाता है कि काला मोतिया से आपकी दृष्टि को कितना नुकसान पहुंचा है।
गोनियोस्कोपी परीक्षण
गोनियोस्कोपी परीक्षण यह निर्धारित करने में सहायता करता है कि कार्निया और आइरिस के बीच का कोण खुला और चौड़ा है या संकीर्ण और बंद।
पाकीमेट्री टेस्ट
इसमें पाकीमीटर द्वारा कार्निया की मोटाई मापी जाती है। यह कार्निया की मोटाई मापने का एक आसान और दर्दरहित तरीका है।
उपचार
काला मोतिया का डायग्नोसिस होने से पहले आंखों को जो नुकसान पहुंच चुका होता है उसे तो ठीक नहीं किया जा सकता, लेकिन उपचार के द्वारा लक्षणों को गंभीर होने और दृष्टि को और अधिक नुकसान पहुंचने से बचाया जा सकता है। उपचार सर्जिकल या नान-सर्जिकल या दोनों तरह से किया जा सकता है।
दवाईयां
दवाईयां, आई ड्रॉप्स या खाने वाली दवाईयों के रूप में दी जाती हैं। यह काला मोतिया का सबसे प्रारंभिक उपचार है। कुछ दवाईयां आंखों में तरल पदार्थ कम बनाने में तो कुछ दबाव कम करने में सहायता करती हैं।
लेज़र ट्रैबेक्युलोप्लॉस्टी
लेज़र ट्रैबेक्युलोप्लॉस्टी आंखों से तरल पदार्थों को निकालने में सहायता करती है। कईं मामलों में इस उपचार के पश्चात डॉक्टर दवाईयां लेने की सलाह भी देते हैं। लेज़र ट्रैबेक्युलोप्लॉस्टी करने से पहले आंखों को सुन्न करने के लिए आई ड्रॉप्स डाली जाती हैं। इसमें प्रकाश की उच्च इनटेंसिटी बीम का इस्तेमाल किया जाता है।
ग्लुकोमा फिल्टरिंग सर्जरी
पारंपरिक सर्जरी में तरल पदार्थ को आंख से बाहर निकालने के लिए एक नया ओपनिंग बनाया जाता है। पारंपरिक सर्जरी तब की जाती है जब दवाईयों और लेज़र सर्जरी से आंखों के दबाव को कम कर ने में सफलता नहीं मिलती है।
सर्जरी के पहले आंखों के आसपास के हिस्से को सुन्न करने के लिए छोटे-छोटे इंजेक्शन लगाए जाते हैं। तरल पदार्थ बाहर निकालने के लिए नया रास्ता बनाने के लिए उतकों के छोटे से भाग को निकाला जाता है। दोनों आंखों में सर्जरी में 4-6 सप्ताह का अंतर रखा जाता है। पारंपरिक सर्जरी के द्वारा आंखों के दबाव को 60-80 प्रतिशत तक कम करने में सहायता मिलती है।
बचाव के उपाय
- नियमित रूप से आंखों की जांच कराते रहें; ताकि सही समय पर डायग्नोसिस के द्वारा उचित उपचार कराया जा सके।
- रोजाना वर्कआउट करें ताकि इंट्रा ऑक्युलर प्रेशर को नियंत्रित किया जा सके।
- आंखों की सुरक्षा का विशेष ध्यान रखें, क्योंकि आंखों में लगी गंभीर चोट सेंकडरी या ट्रामैटिक ग्लुकोमा का कारण बन सकती है।
- अगर आपके परिवार में ग्लुकोमा या आंखों से संबंधित कोई समस्या है तो डॉक्टर से इस बारे में विस्तार से चर्चा करें।
- डॉक्टर ने अगर आपको कोई आई ड्रॉप सुझाई है तो उसे नियमित रूप से डालें।
अधिक जानकारी के लिए संपर्क करें
आंखे अनमोल हैं, इनसे संबंधित समस्याओं की अनदेखी न करें। अगर आपको या आपके परिवार के किसी सदस्य में काला मोतिया के लक्षण दिखाई दें तो डॉक्टर को दिखाने में बिल्कुल देरी न करें। काला मोतिया की जांच और उपचार के बारे में अधिक जानकारी प्राप्त करने के लिए आई7 चौधरी आई सेंटर, दिल्ली से संपर्क करें।
निकट दृष्टि दोष: लगातार गंभीर होती स्थिति (Myopia in Hindi)

गैजेट्स का लगातार बढ़ता चलन, घर और ऑफिस की चहार दीवारी में सीमित जीवन, शारीरिक सक्रियता की कमी और जंक फूड्स का बढ़ता चलन हमारे शारीरिक और मानसिक स्वास्थ्य को ही नहीं हमारी आंखों की सेहत को भी प्रभावित कर रहा है। विश्व स्वास्थ्य संगठन के अनुसार, पूरे विश्व में मायोपिया के मामले तेजी से बढ़ रहे हैं, आज विश्वभर में एक अरब चालीस करोड़ लोगों को निकट दृष्टि दोष है, 2050 तक यह आंकड़ा बढ़कर पांच अरब हो जाएगा। इनमें से लगभग दस प्रतिशत लोगों का मायोपिया इतना गंभीर होगा कि उनके लिए दृष्टिहीनता का खतरा अत्यधिक बढ़ जाएगा।
क्या है निकटदृष्टि दोष?
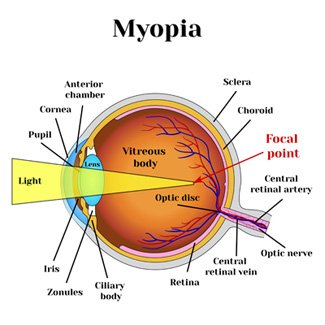 निकट दृष्टि दोष को चिकित्सीय भाषा में मायोपिया कहते हैं, इसमें दूर की चीजों को स्पष्ट रूप से देखने में परेशानी आती है। मायोपिया में आंख की पुतली (आई बॉल) का आकार बढ़ने से प्रतिबिंब रेटिना पर बनने के बजाय थोड़ा आगे बनता है। ऐसा होने से दूर की वस्तुएं धुंधली और अस्पष्ट दिखाई देती हैं, लेकिन पास की वस्तुएं देखने में कोई परेशानी नहीं होती है। एक अनुमान के अनुसार भारत की 20-30 प्रतिशत जनसंख्या मायोपिया से पीड़ित है।
निकट दृष्टि दोष को चिकित्सीय भाषा में मायोपिया कहते हैं, इसमें दूर की चीजों को स्पष्ट रूप से देखने में परेशानी आती है। मायोपिया में आंख की पुतली (आई बॉल) का आकार बढ़ने से प्रतिबिंब रेटिना पर बनने के बजाय थोड़ा आगे बनता है। ऐसा होने से दूर की वस्तुएं धुंधली और अस्पष्ट दिखाई देती हैं, लेकिन पास की वस्तुएं देखने में कोई परेशानी नहीं होती है। एक अनुमान के अनुसार भारत की 20-30 प्रतिशत जनसंख्या मायोपिया से पीड़ित है।
मायोपिया तब होता है, जब आंख की पुतली बहुत लंबी हो जाती है या कार्निया (आंखों की सबसे बाहरी सुरक्षात्मक परत) की वक्रता बहुत बढ़ जाती है। इससे जो रोशनी आंखों में प्रवेश करती है वो ठीक प्रकार से फोकस नहीं होती है, जिससे प्रतिबिंब रेटिना के थोड़ा आगे फोकस होते हैं। इससे नज़र धुंधली हो जाती है। जब मायोपिया की समस्या बहुत बढ़ जाती है तो मोतियाबिंद और ग्लुकोमा होने का खतरा बढ़ जाता है।
मायोपिया धीरे-धीरे या तेजी से विकसित हो सकता है। बच्चों में यह समस्या तेजी से बढ़ती है क्योंकि उनका शरीर और आंखें विकसित हो रही होती हैं। आंखों का आकार बढ़ने से कार्निया और रेटिना में तेज खिंचाव हो सकता है। हालांकि, जिन बच्चों को मायोपिया है अट्ठारह वर्ष की आयु होने तक उनका दृष्टि स्थिर हो जाती है।
दिल्ली स्थित, ऑल इंडिया इंस्टीट्यूट ऑफ मेडिकल साइंसेस (एम्स) द्वारा किए गए एक अध्ययन के अनुसार, भारत में 5-15 वर्ष की आयुवर्ग के 17 प्रतिशत बच्चे निकट दृष्टि दोष से पीड़ित हैं।
निकट दृष्टि दोष के कारण
निकट दृष्टि दोष विश्वभर में दृष्टि प्रभावित होने का सबसे प्रमुख कारण है। अनुवांशिक कारण, पर्यावर्णीय स्थितियां और जीवनशैली इसमें महत्वपूर्ण भूमिका निभाती है।
- यह परिवार में चलता है। अगर आपके माता या पिता दोनों में से किसी को यह समस्या है तो आपके लिए इसका खतरा बढ़ जाता है। अगर माता-पिता दोनों को निकट दृष्टि दोष है तो खतरा अधिक बढ़ जाता है।
- स्क्रीन (टीवी, कम्प्युटर, मोबाइल) के सामने अधिक समय बिताना।
- किताबों या स्क्रीन से आवश्यक दूरी न रखना मायोपिया के खतरे को अधिक बढ़ा देता है।
- कुछ अध्ययनों में यह बात सामने आई है कि प्रकृतिक रोशनी में कम समय बिताने से मायोपिया का खतरा बढ़ जाता है।
इन लक्षणों से पहचानें
मायोपिया का सबसे प्रमुख लक्षण है दूर की चीजें स्पष्ट दिखाई न देना, इसके अलावा निम्न लक्षण दिखाई दे सकते हैं;
- बार-बार आंखे झपकाना।
- दूर की चीजें देखने पर आंखों में तनाव और थकान महसूस होना।
- ड्रायविंग करने में परेशानी आना खासकर रात के समय में।
- सिरदर्द।
- पलकों को सिकुड़कर देखना।
- आंखों से पानी आना।
बच्चों में इनके अलावा निम्न लक्षण भी दिखाई दे सकते हैं;
- क्लासरूम में ब्लैक बोर्ड या व्हाइट बोर्ड से ठीक प्रकार से दिखाई न देना।
- लगातार आंखें मसलना।
- पढ़ाई पर फोकस न कर पाना।
उपचार
उपचार का उद्देश्य दृष्टि को सुधारना होता है। इसके लिए सर्जिकल और नान सर्जिकल दोनों तरह के उपचार उपलब्ध हैं।
नान-सर्जिकल
मायोपिया के नान-सर्जिकल उपचार में नेगेटिव नंबर के चश्मे या कांटेक्ट लेंसों की आवश्यकता पड़ती है। जितना नंबर अधिक होगा उतना ही आपका मायोपिया गंभीर है।
चश्में
यह दृष्टि को स्पष्ट और तेज करने का एक सामान्य और सुरक्षित तरीका है। इनमें जो आई ग्लास लेंस इस्तेमाल किए जाते हैं वो कईं प्रकार के होते हैं जैसे सिंगल विज़न, बाइ-फोकल्स, ट्राय-फोकल्स और प्रोग्रेसिव मल्टी-फोकल।
कांटेक्ट लेंसेस
यह लेंस सीधे आंखों पर लगाए जाते हैं। ये विभिन्न प्रकार के पदार्थों से बने होते हैं और इनकी डिजाइनें भी अलग-अलग होती हैं, जिनमें सम्मिलित हैं मुलायम और कठोर, टोरिक और मल्टी-फोकल डिजाइन्स।
रिफ्रेक्टिव सर्जरी
मायोपिया को रिफ्रेक्टिव इरर कहते हैं, इसलिए इसे दूर करने के लिए की जाने वाली सर्जरी को रिफ्रेक्टिव सर्जरी कहते हैं। रिफ्रेक्टिव सर्जरी, चश्मों और कांटेक्ट लेंसों पर निर्भरता कम कर देती है। इसमें आई सर्जन कार्निया को पुनः आकार देने के लिए लेज़र बीम का इस्तेमाल करता है। इससे निकट दृष्टि दोष में काफी सुधार आ जाता है। कईं लोगों को सर्जरी के बाद चश्मे या कांटेक्ट लेंसों की जरूरत नहीं पड़ती है, जबकि कईं लोगों को इनकी जरूरत पड़ सकती है। रिफ्रेक्टिव सर्जरी की सलाह तब तक नहीं दी जाती जब तक कि आपके लेंस का नंबर स्थिर नहीं हो जाता।
लेसिक और फोटो-रिफ्रेक्टिव केरैटेक्टोमी (पीआरके) सबसे सामान्य रिफ्रेक्टिव सर्जरियां हैं। दोनों में कार्निया का आकार बदला जाता है ताकि प्रकाश बेहतर तरीके से रेटिना पर केंद्रित हो सके।
रोकथाम
मायोपिया को रोकना संभव नहीं है, लेकिन कईं उपाय हैं, जिनके द्वारा आप इसके विकास को धीमा कर सकते हैं। आप अपनी आंखों और दृष्टि को सुरक्षित रखने के लिए निम्न कदम उठा सकते हैं।
- नियमित अंतराल पर अपनी आंखों की जांच कराएं।
- अगर आपको डायबिटीज और उच्च रक्तदाब है तो अपना उपचार कराएं, क्योंकि इनके कारण आपकी दृष्टि प्रभावित हो सकती है।
- अपनी आंखों को सूरज की परा-बैंगनी किरणों के हानिकारक प्रभाव से बचाने के लिए जब भी घर से बाहर निकलें तो गॉगल लगाकर जाएं।
- अपने डाइट चार्ट में रंग-बिरंगे फलों और सब्जियों तथा मछलियों को को शामिल करें।
- पढ़ने और कम्प्युटर पर काम करने के दौरान थोड़ी-थोड़ी देर का ब्रेक लें।
- अच्छी रोशनी में पढ़ें।
- धुम्रपान न करें; धुम्रपान आपकी आंखों के स्वास्थ्य को भी प्रभावित करता है।
- बच्चों को चहारदीवारी में बंद न रखें। उन्हें बाहर धूप में खेलने दें।
- स्क्रीन के सामने कम समय बिताएं।
- किताबों और आंखों के बीच में सही दूरी बनाकर रखें।
- बच्चों को दो घंटे से अधिक टीवी और मोबाइल न चलाने दें।
अधिक जानकारी के लिए संपर्क करें
आंखें अनमोल हैं, इनसे संबंधित समस्याओं की अनदेखी न करें। अगर आपको या आपके परिवार के किसी सदस्य को मायोपिया है तो डॉक्टर को दिखाने में बिल्कुल देरी न करें। चश्में, कांटेक्ट लेंसों और सर्जरी के बारे में अधिक जानकारी के लिए संपर्क करें।
भैंगापन (Squint in Hindi)

हमारी दोनों आंखों में अच्छा समन्वय/तालमेल होता है, दोनों आंखे एक ही दिशा में और एक ही बिंदु पर फोकस करती हैं।
लेकिन कई बच्चे जन्म से ही भैंगेपन के शिकार होते हैं। जब मस्तिष्क दोनों आंखों से अलग-अलग दृश्य संकेत प्राप्त करता है, तो वह कमजोर आंखों से मिलने वाले संकेत को नज़रअंदाज़ कर देता है, अगर मस्तिष्क दोनों संदेशों को ग्रहण करने लगता है तो डबल विज़न की समस्या हो जाती है।
यह समस्या अक्सर बच्चों में होती है, लेकिन यह जीवन में बाद में भी विकसित हो सकती है। भैंगेपन की समस्या किसी दुर्घटना के कारण आंख में चोट लगने या किसी अन्य स्वास्थ्य समस्या के कारण भी हो सकती है।
अगर इसका समय रहते उपचार न कराया जाए तो देखने की क्षमता प्रभावित हो सकती है।
जानिए क्या होता है भैंगापन?
भैंगापन जिसे स्क्विंट या स्ट्राबिस्मस या क्रॉस्ड आईस कहते हैं, आंखों से संबंधित एक समस्या है, जिसमें दोनों आंखें एक सीध (ठीक तरह से अलाइन) में नहीं होती हैं।
एक आंख अंदर की ओर या बाहर की ओर या नीचे की ओर या उपर की ओर हो जाती है। ऐसी स्थिति में, दोनों आंखें एक साथ एक बिंदु पर केंद्रित नहीं हो पाती हैं। दोनों आंखें अलग-अलग दिशाओं में देखती हैं, और अलग- अलग बिंदुओं पर फोकस होती है।
यह समस्या आंख की मांसपेशियों पर खराब नियंत्रण के कारण होती है, क्योंकि इन्हें तंत्रिकाओं के दोषपूर्ण संकेत मिलते हैं।
यह ऐसी समस्या नहीं है, जिसे ठीक नहीं किया जा सकता है, अधिकतर मामलों में आंखों का भेंगापन पूरी तरह ठीक हो जाता है।
प्रकार
आंख की स्थिति के आधार पर यह भैंगेपन की समस्या अलग-अलग प्रकार की होती है।
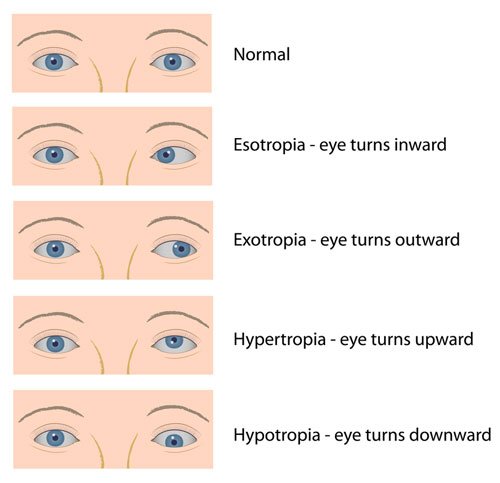
हाइपरट्रोपिया
हाइपरट्रोपिया जब आंख उपर की ओर मुड़ जाती है।
हाइपोट्रोपिया
हाइपोट्रोपिया जब आंख नीचे की ओर मुड़ जाती है।
एसोट्रोपिया
एसोट्रोपिया जब आंख अंदर की ओर चली जाती है।
एक्सोट्रोपिया
एक्सोट्रोपिया जब आंख बाहर की ओर चली जाती है।
क्या हैं कारण?
अधिकतर मामलों में भैंगेपन की समस्या जन्मजात होती है, लेकिन कुछ बीमारियां या दुर्घटनाएं भी इसका कारण बन सकती हैं।
- जन्मजात विकृति: बच्चों में भैंगेपन के अधिकतर मामले जन्मजात ही होते हैं। गर्भ में शारीरिक विकास में समस्या आने पर मस्तिष्क, आंख की मांसपेशियों और तंत्रिकाओं में संप्रेषण/संचार असामान्य हो जाता है, जिससे दोनों आंखों का समन्वय/तालमेल प्रभावित होता है।
- अनुवांशिकी (जिनैटिक): अगर परिवार के किसी सदस्य में भैंगेपन की शिकायत है, तो नवजात शिशु में इसके होने की आशंका बढ़ जाती है। कई बच्चों में यह जन्म के पहले पांच वर्षों में भी विकसित हो जाती है।
- दुर्घटनाएं: किसी दुर्घटना के कारण मस्तिष्क में चोट लग जाना या आंखों की तंत्रिकाओं या आँख का पर्दे (रेटिना) का क्षतिग्रस्त हो जाना।
- आंखों से संबंधित समस्याएं: आंखों से संबंधित किसी अन्य समस्या जैसे निकट दृष्टिदोष, दूर दृष्टिदोष या एस्टिग्मेटिज़्म के कारण भी भैंगेपन की समस्या हो सकती है।
- वायरस का संक्रमण: वायरस का संक्रमण जैसे वायरल फिवर, चेचक, खसरा, मेनेजाइटिस आदि इसका कारण बन सकते हैं।
- अन्य स्वास्थ्य समस्याए: मस्तिष्क विकार, मस्तिष्क का ट्यूमर, स्ट्रोक, मधुमेह(डायबिटीज़) या मस्तिष्क पक्षाघात (सेरिब्रल पाल्सी) जैसी समस्याएं भैंगेपन के लिए एक जोखिम कारक हैं।
लक्षण
भैंगेपन का सबसे सामान्य लक्षण है, दोनों आंखों का एकसाथ एक बिंदु पर फोकस नहीं हो पाना। इसके अलावा निम्न लक्षण दिखाई दे सकते हैं।
- दृष्टि प्रभावित होना।
- दोहरी दृष्टि (डबल विज़न)।
- गहराई की अनुभूति प्रभावित होना।
- आंखों में खिंचाव या सिरदर्द।
यह लक्षण लगातार भी बने रह सकते हैं या तब दिखाई दे सकते हैं, जब आप थके हुए हों या अच्छा महसूस नहीं कर रहे हों।
डायग्नोसिस (मूल्यांकन)
- कार्नियल आई रिफ्लेक्स टेस्ट: भैंगेपन का पता लगाने के लिए कार्नियल आई रिफ्लेक्स टेस्ट किया जाता है। इसमें यह पता लगाया जाता है कि आंख में भैंगापन कितना है और किस प्रकार का है।
- विज़ुअल एक्युटी टेस्ट: यह पता लगाने के लिए की पीड़ित की दृष्टि सामान्य है या भैंगेपन के कारण कोई प्रभाव पड़ा है, विज़ुअल एक्युटी टेस्ट किया जाता है।
अगर मरीज में भैंगेपन के अलावा कुछ शारीरिक लक्षण भी दिखाई दें रहे हों तो दूसरी स्थितियों का पता लगाने के लिए मस्तिष्क और तंत्रिका तंत्र की जांच की जाती है।
उपचार
अगर शुरूआत में ही इसका डायग्नोसिस/ मूल्यांकन हो जाए तो उपचार अधिक प्रभावी रहता है, स्थिति गंभीर होने पर इसका पूरी तरह उपचार संभव नहीं है।
छह साल की उम्र तक उपचार कराना काफी प्रभावी रहता है, वैसे इसका उपचार कभी भी किया जा सकता है। जब किसी अन्य स्वास्थ्य समस्या के कारण भैंगेपन की समस्या होती है तो उसका उपचार जरूरी हो जाता है।
अगर समय रहते सर्जरी करा ली जाए तो परिणाम अच्छे प्राप्त होते हैं और 3 डी विज़न विकसित हो सकता है।
1. नेत्र व्यायाम (आई एक्सरसाइज)
कईं विज़न थेरेपी प्रोग्राम भी भैंगेपन के उपचार में शामिल किए गए हैं, यह आंखों में समन्वय/तालमेल को सुधारने में सहायता करते हैं।
आंखों की मांसपेशियों को मजबूत बनाने में नेत्र व्यायाम भी कारगर हैं। यह अस्पताल में एक मशीन पर भी की जा सकती है, जिसे साइनोप्टोफोरे कहते हैं या घर पर भी की जा सकती है।
पेंसिल पुश-अप्स व्यायाम को भैंगेपन के लिए सबसे अच्छी नेत्र व्यायाम माना जाता है। इसके स्टेप्स निम्नानुसार हैं;
- पेंसिल को एक हाथ की दूरी पर रखें, दोनों आंखों के बीच में।
- पेंसिल को देखते हुए, उसे नाक के पास लाएं। कोशिश करें कि इसकी एक इमेज/प्रतिबिंब बनाए रखें।
- पेंसिल को लगातार नाक के पास लाएं, जब तक कि आप उसे एकमात्र इमेज/ प्रतिबिंब के रूप में न देख पाएं।
- अब पेंसिल को उस बिंदु पर ले जाकर रोक कर रखें,जहां केवल एक इमेज/ प्रतिबिंब दिखाई दे।
- अगर केवल एक इमेज/ प्रतिबिंब नहीं दिख रही हो तो फिर से शुरू करें।
- 12 हफ्तों तक 20 बार इस नेत्र व्यायाम को करना, इस समस्या का एक आसान, मुफ्त और प्रभावी उपचार है।
2. चश्मा और कांटेक्ट लेंस
भैंगेपन को चश्मे या कांटेक्ट लेंसेस के द्वारा भी ठीक किया जा सकता है।
अगर दूरदृष्टि दोष के कारण भैंगेपन की समस्या होती है, तो चश्मे से ठीक हो जाती है। जब समस्या मामूली हो तो डॉक्टर प्रिज्म लगाने की सलाह दे सकते हैं, जो विशेष प्रकार के चश्मे होते हैं।
अगर चश्मे या कांटेक्ट लेंसों से स्थिति ठीक न हो तो सर्जरी जरूरी हो जाती है।
3. आई पैच (आंख की पट्टी)
जिस आंख में भैंगापन होता है, उसमें आई पैच/आंख की पट्टी के इस्तेमाल द्वारा दृष्टि को बेहतर बनाया जाता है।
4. बोटुलिनम टॉक्सिक इंजेक्शन या बॉटोक्स
जब यह पता नहीं चल पाता कि किस स्वास्थ्य समस्या के कारण भैंगापन विकसित हो गया है तब बोटॉक्स इंजेक्शन का विकल्प चुना जाता है। यह इंजेक्शन आंख की सतह की मांसपेशी में लगाया जाता है।
बोटॉक्स, उन मांसपेशियों को अस्थायी रूप से कमजोर कर देता है, यह आंखों को ठीक तरह से अलाइन/एक सीध में करने में सहायता कर सकता है।
5. सर्जरी (ऑपरेशन)
सर्जरी तब की जाती है जब दूसरे उपचारों से कोई लाभ नहीं होता है।
इसके द्वारा आंखों को रि-अलाइन/फिर से एक सीध में कर दिया जाता है और बाइनोक्युलर विज़न (द्विनेत्रीय दृष्टि) को पुनः स्थापित कर दिया जाता है।
कभी-कभी सही संतुलन पाने के लिए दोनों आंखों का ऑपरेशन करना पड़ता है।
सर्जरी के साइड इफेक्ट्स (ऑपरेशन के दुष्प्रभाव)
वैसे तो सर्जरी सुरक्षित है, लेकिन बहुत ही कम मामलों में जटिलताओं का खतरा होता है, इसमें सम्मिलित है:
आंखों का अलाइनमेंट/संरेखण पूरी तरह ठीक न होना।
- डबल विज़न (दोहरी दृष्टि)।
- संक्रमण।
- घाव पड़ जाना।
- दृष्टिहीनता।
- ओवर करेक्शन (जरूरत से ज्यादा सुधार) के कारण दूसरी दिशा में भैंगापन आ जाना।
उपचार न कराने से होने वाली जटिलताएं
अगर उपचार ना कराया जाए तो भैंगापन लैजी आई या एम्बलायोपिया का कारण बन सकती है जिसमें मस्तिष्क एक आंख से मिलने वाले इनपुट्स (संकेतो) को नज़रअंदाज़ कर देता है।
कभी-कभी बचपन में सफल उपचार के बाद, भैंगापन व्यस्क आयु मे दोबारा हो जाता है। इससे डबल विज़न (दोहरी दृष्टि) की समस्या हो सकती है, क्योंकि इस समय तक मस्तिष्क दोनों आंखों से संकेतों को संग्रहित करने के लिए प्रशिक्षित हो जाता है। इसलिए, वह इनमें से एक को नज़रअंदाज़ नहीं कर पाता है।
भैंगेपन की अत्यधिक गंभीर समस्या दृष्टिहीनता का कारण बन सकती है।
गैजेट्स का इस्तेमाल बढ़ा रहा है ड्राय आई सिंड्रोम (आंखो में सूखापन) का खतरा (Dry Eye Syndrome in Hindi)
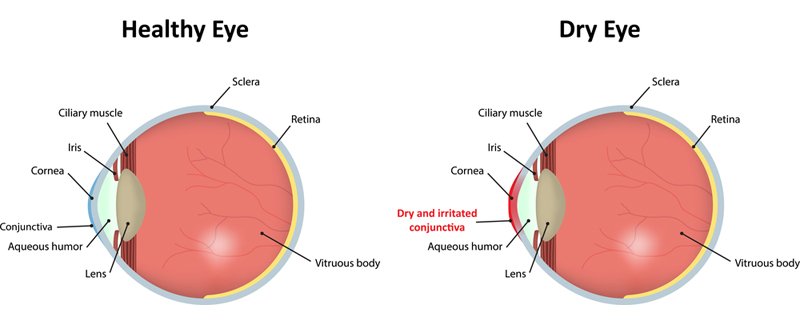
हमारी आंखों में टियर फिल्म (आंसुओं की परत) होती है, जो आंखों में नमी बनाए रखने और उनके सुरक्षा कवच के रूप में काम करती है। टियर फिल्म में गड़बड़ी आने से ड्राय आईस (आंखो मे सूखापन) की समस्या हो जाती है।
गैजेट्स के बढ़ते इस्तेमाल से ड्राय आई सिंड्रोम के मामले काफी बढ़ रहे हैं।
वैसे हवाई जहाज में यात्रा के दौरान, एयर कंडीशन में काम करते हुए या टू-व्हीलर चलाते समय भी कुछ देर के लिए आप ड्राय आईस की समस्या महसूस कर सकते हैं।
अगर यह समस्या लंबे समय तक बनी रहे तो उपचार कराना जरूरी हो जाता है, नहीं तो बैक्टीरिया का संक्रमण, आंखों की सतह पर सूजन आना, कोर्निया का क्षतिग्रस्त हो जाना जैसी जटिलताएं होने की आशंका बढ़ जाती हैं।
जानिए क्या होता है ड्राय आई सिंड्रोम (आंखो मे सूखापन)?
ड्राय आई सिंड्रोम, आंखों से संबंधित एक समस्या है, यह तब होती है जब आंखों को पर्याप्त स्निग्धता/चिकनाई नहीं मिल पाती।
पर्याप्त मात्रा में आंसु नहीं बन पाना, आंसु जल्दी सूख जाना या उनकी गुणवत्ता अच्छी नहीं होना, इसके प्रमुख कारण हैं। आंसुओं की परत में गड़बड़ी आने से सूजन आ जाती है और इससे आंखों की सतह को नुकसान पहुंच सकता है। आंसुओं की यह परत जिसे टियर फिल्म कहते हैं, तरल पदार्थ की बनी होती है और आंखों की सबसे ऊपरी परत को ढकती है।
टियर फिल्म में तीन परतें होती हैं; फैटी ऑइल्स, एक्वस फ्ल्युड और म्युकस। यह संयोजन, आंखों की सतह को चिकना, मुलायम और स्पष्ट बनाए रखता है।
इन परतों में से किसी के साथ भी समस्या होना ड्राय आईस का कारण बन सकता है।
लक्षण
सामान्यता ड्राय आई की समस्या दोनों आंखों में देखी जाती है, इसमें निम्न लक्षण दिखाई देते हैं
सामान्य लक्षण
- आंखों में जलन होना
- तेज दर्द होना
- आंखें लाल हो जाना
गंभीर लक्षण
- आंखों में या आंखों के आसपास चिपचिपे म्युकस का जमाव
- प्रकाश के प्रति संवेदनशीलता
- थोड़ा सा काम करने पर ही आंखों में थकान होना
- पढ़ने या कम्प्युर पर काम करने में परेशानी होना
- दृष्टि धुंधली पड़ जाना
- आंखों में किरकिरी महसूस होना
- आंखों में भारीपन महसूस होना
कारण
ड्राय आई सिंड्रोम कई कारणों से हो सकता है, जिनमें सम्मिलित हैं:
1. आंसुओं का निर्माण कम होना
आंखो मे सूखापन की समस्या तब होती है, जब आंखें एक्वस फ्ल्युड, जिसे चिकित्सीय भाषा में केरैटोकंजक्टिवाइटिस सिका कहते हैं का उत्पादन पर्याप्त मात्रा में नहीं कर पाती हैं। आंसुओं का कम निर्माण कईं कारणों से होता है;
उम्र बढ़ना
उम्र बढ़ने के साथ आंसुओं का निर्माण कम हो जाता है। 50 साल से अधिक उम्र के लोगों में आंखो मे सूखापन की समस्या अधिक देखी जाती है।
दवाईयों के दुष्प्रभाव
कुछ दवाईयों जैसे एंटी हिस्टामिन्स, हार्मोन रिप्लेसमेंट थेरेपी, एंटी डिप्रेसेंट्स, उच्च रक्तदाब, मुंहासे और पर्किंसन डिसीज के उपचार के लिए ली जाने वाली दवाईयां के दुष्प्रभाव(साइड इफेक्ट्स) के कारण भी आंसुओं का निर्माण प्रभावित होता है।
बीमारियों के दुष्प्रभाव
कई बीमारियों जैसे स्लोगरेन्स सिंड्रोम, रूमैटाइड अर्थराइटिस, कोलेजन वास्क्युलर डिसीज़ेज ऑटोइम्यून डिसीज, थायरॉइड डिसआर्डर या विटामिन ए डिफिशिएंसी आंसुओं के निर्माण को सामान्य रूप से प्रभावित करती हैं।
गर्भनिरोधक गोलियों का सेवन
जो महिलाएं लंबे समय तक गर्भनिरोधक गोलियों का सेवन करती हैं, उनमें भी आंसुओं का सामान्य उत्पादन प्रभावित होता है।
तंत्रिकाओं का क्षतिग्रस्त हो जाना
लंबे समय तक कांटेक्ट लेंस के इस्तेमाल से कोर्निया की तंत्रिकाओं की संवेदनशीलता प्रभावित होना या लेज़र सर्जरी के कारण तंत्रिकाओं का क्षतिग्रस्त हो जाना।
हालांकि इन दोनों स्थितियों में ड्राय आईस के लक्षण अस्थायी रूप से दिख सकते हैं, और समय के साथ अपने आप ठीक हो जाते हैं।
2. आंसुओं का वाष्पीकरण बढ़ना
मेलबोमियान ग्लैंड्स का क्लॉग्ड होना
आंखों की पलकों के किनारों पर छोटी-छोटी ग्रंथियां होती हैं, जिन्हें मेलबोमियान ग्लैंड्स कहते हैं, इनके बंद होने या इनकी कार्यप्रणाली गड़बड़ाने से आंसु जल्दी सूख जाते हैं।
आंखों को कम झपकाना
कुछ गतिविधियां जैसे पढ़ना, गाड़ी चलाना या कम्प्युटर पर काम करते समय, हम अपनी पलकों को कम झपकाते हैं, इससे भी आंसुओं का वाष्पीकरण बढ़ जाता है।
3. पर्यावर्णीय कारक
- सर्दियों की ठंडी हवाएं।
- गर्मियों की सुखी हवाएं।
- घरों या ऑफिसों में सर्दियों के मौसम की कमरे के तापमान को अधिक रखने से होने वाला हवा का सुखापन।
- सर्दीयों में होने वाले स्मोग में मौजूद विषैले कण और गैसें।
- 50 वर्ष के ऊपर के लोगों में सर्दियों में ड्राय आई सिंड्रोम के मामले काफी देखे जाते हैं।
4. अन्य कारण
- आई एलर्जीस
- हार्मोन परिवर्तन
- पलकों की ग्रंथियों में सूजन
- लेसिक आई सर्जरी
- आई मेकअप का अत्यधिक इस्तेमाल
रिस्क फैक्टर्स (जोखिम कारक)
- उम्र बढ़ना।
- विटामिन ए की कमी।
- नियमित रूप से कांटेक्ट लेंसों का इस्तेमाल।
- रिफ्रेक्टिव सर्जरी का इतिहास।
- ऑटो इम्यून डिसीज़ेज।
- महिला होना – महिलाओं में आंसुओं का उत्पादन पुरूषों की तुलना में कम होता है, विशेषकर जब गर्भावस्था के कारण हार्मोन परिवर्तन होते हैं, गर्भ निरोधक गोलियों का सेवन या मीनोपॉज़ की स्थिति में पहुंचना भी ड्राय आई सिंड्रोम का खतरा बढ़ा देता है।
डायग्नोसिस (मूल्यांकन)
ड्राय आई सिंड्रोम और उसके कारणों का पता लगाने के लिए कुछ जरूरी टेस्ट किए जाते हैं, जिनमें सम्मिलित हैं
आई टेस्ट (आंखो की जांच)
आंखों का व्यापक परीक्षण किया जाता है, ताकि ड्राय आई के कारणों का पता लगाया जा सके।
शिर्मर टेस्ट
आंखें आंसुओं का निर्माण कितनी मात्रा में कर रही हैं, उसे मापने के लिए शिर्मर टेस्ट किया जाता है।
टियर ऑस्मोलैरिटी टेस्ट
इसमें आंसुओं की संरचना की जांच की जाती है, जिन लोगों को ड्राय आई की समस्या होती है, उनके आंसुओं में पानी की मात्रा कम होती है।
आंसुओं की गुणवत्ता जांचने के लिए भी टेस्ट किया जाता है।
उपचार
जिन लोगों में ड्राय आईस की समस्या मामूली है या कभी-कभी होती है, उन्हें दवाईयों से ही आराम मिल जाता है। समस्या गंभीर होने पर, कारणों के आधार पर उपचार दिया जाता है।
दवाईयां
आई ड्रॉप्स और आर्टिफिशियल टियर्स (कत्रिम आंसु), ड्राय आई सिंड्रोम के सबसे शुरूआती उपचार हैं।
आंसुओं का निर्माण बढ़ाने के लिए टियर स्टीम्युलेटिंग ड्रग्स दी जाती हैं।
जिन लोगों में ड्राय आई सिंड्रोम के लक्षण काफी गंभीर हैं और दूसरे उपचारों से उनमें सुधार नहीं आ रहा है, उन्हें ऑटोलोगस ब्लड सीरम ड्रॉप्स दी जाती है। इसे मरीज के रक्त से ही तैयार किया जाता है।
लैक्रिमल प्लग्स
इसमें आंखों के कोनों में होने वाले निकासी छिद्रों को बंद किया जाता है। यह दर्द रहित प्रक्रिया है, जो आंसुओं की क्षति को धीमा कर देती है।
जिन लोगों में ड्राय आई सिंड्रोम की समस्या गंभीर है, स्थायी समाधान के लिए उन्हें लैक्रिमल प्लग्स लगाने की सलाह दी जा सकती है।
विशेष कांटेक्ट लेंसों का इस्तेमाल
जो लोग ड्राय आई सिंड्रोम की गंभीर समस्या से जूझ रहे हैं, उन्हें आंखों की सतह को सुरक्षित रखने और नमी को बनाए रखने करने के लिए विशेष रूप से निर्मित कांटेक्ट लेंसों को लगाने का कहा जाता है। इन्हें स्क्लेरल लेंसेस या बैंडेज़ लेंसेस कहा जाता है।
लाइट थेरेपी और आई लिड मसाज
इनटैन्स पल्स लाइट थेरेपी के बाद पलकों पर मसाज करना गंभीर ड्राय आईस की समस्या को ठीक करने में सहायता करता है।
रोकथाम
ड्राय आई सिंड्रोम से बचा जा सकता है, इससे बचने के लिए निम्न उपाय करें:
बार-बार आंखें झपकाएं
यह तब बहुत जरूरी हो जाता है जब आप एयर कंडीशन वातावरण में काम करते हैं, क्योंकि ऐसी स्थिति में वाष्पीकरण बढ़ने से ड्राय आई की आशंका अधिक होती है। हर 15 मिनिट में पंद्रह सेकंड का ब्रेक लें और अपनी आंखों को बंद कर लें। इससे आपकी आंखें नम रहेंगी।
कार्यस्थल पर रोशनी की पर्याप्त व्यवस्था
यह सुनिश्चित करें कि आपके कार्यस्थल पर पर्याप्त रोशनी की व्यवस्था हो; कम्प्युटर की स्क्रीन अत्यधिक ब्राइट न हो। कम्प्युटर और आंखों के बीच कम से कम 12 इंच की दूरी हो। आपका आसन ठीक हो।
पोषक भोजन
ऐसे भोजन का सेवन जिसमें विटामिन ए (हरी पत्तेदार सब्जियां,गाजर, ब्रकोली आदि) और ओमेगा-3 फैटी एसिड्स (मछलियां, अखरोट और वनस्पति तेल आदि) अधिक मात्रा में हों।
आंखों को तेज हवा से बचाएं
हेयर ड्रायर्स, कार हीटर्स, एयर कंडीशनर्स या पंखे की हवा को सीधे आंखों पर न आने दें।
हृयुमिडीफायर का इस्तेमाल करें
सर्दियों में, हृयुमिडीफायर, बंद कमरों में सुखी गर्म हवा को नम बनाए रखता है।
आई वियर का इस्तेमाल करें
आंखों को तेज और सुखी हवा से बचाने के लिए शील्ड्स, आई ग्लासेस या स्कार्फ का इस्तेमाल करें।
आई ब्रेक्स लें
अगर आप पढ़ रहे हैं या कम्प्युटर पर काम कर रहे हैं, तो नियमित अंतराल पर विराम लें। कुछ मिनिट या सेकंड के लिए अपनी आंखों को बंद कर लें या बार-बार आंखों को झपकाएं, ताकि आंसु एकसमान रूप से पूरी आंखों में फैल जाएं।
कम्प्युटर की स्क्रीन को अपनी आंखों के लेवल (स्तर) से नीचे रखें
अगर आपके कम्प्युटर की स्क्रीन आपकी आंखों के लेवल के उपर होगी तो आपको स्क्रीन को देखने के लिए अपनी आंखों को अधिक खोलना पड़ेगा। कम्प्युटर की स्क्रीन को अपनी आंखों के लेवल से नीचे रखने से आपको अपनी आंखों को अधिक नहीं खोलना पड़ेगा, और आंसुओं का वाष्पीकरण कम होगा।
धुम्रपान से बचें
यदि आप धुम्रपान करते हैं तो छोड़ दें, क्योंकि धुम्रपान ड्राय आई सिंड्रोम के लक्षणों को गंभीर बना देता है। धुम्रपान करने वालों से भी दूर रहें।
आर्टिफिशियल टियर्स (कृत्रिम आंसू) का इस्तेमाल करें
अगर आपको आंखों में सूखापन महसूस होता है तो आंखों में नमी और चिकनापन बनाए रखने के लिए आर्टिफिशियल टियर्स का इस्तेमाल करें।
कंजक्टिवाइटिस (नेत्रश्लेष्मलाशोथ या आँख आना) – (Conjunctivitis in Hindi)
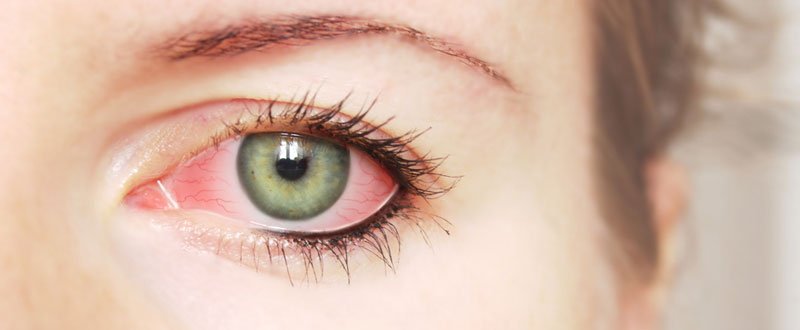
आंखे बहुत ही नाजुक और संवेदनशील होती हैं। इनके साथ थोड़ी सी भी परेशानी हो तो तुरंत लक्षण दिखाई देने लगते हैं।
आंखे आना या पिंक आई आंखों से जुड़ी ऐसी ही एक सामान्य समस्या है, जिसे चिकित्सीय भाषा में कंजक्टिवाइटिस कहते हैं।
यह एक्यूट या क्रॉनिक दोनों ही रूपों में हो सकती है और दो सप्ताह में यह अपने आप ही ठीक हो जाती है।
लेकिन कई लोगों में कंजक्टिवाइटिस के कारण गंभीर लक्षण दिखाई देते हैं, जिसके तुरंत उपचार की जरूरत होती है।
वैसे तो यह समस्या किसी को कभी भी हो सकती है, लेकिन गर्म और नम वातावरण में इसके होने का खतरा अधिक होता है।
जानिए क्या होता है कंजक्टिवाइटिस? (आंखों की सबसे सामान्य समस्या)
हमारी आंखों में एक पारदर्शी पतली झिल्ली, कंजक्टिवा होती है जो हमारी पलकों के अंदरूनी और आंखों की पुतली के सफेद भाग को कवर करती है, इसमें सूजन आने या संक्रमित होने को कंजक्टिवाइटिस या आंख आना कहते हैं।
जब कंजक्टिवा की छोटी-छोटी रक्त नलिकाएं सूज जाती हैं, तब ये अधिक स्पष्ट रूप से दिखाई देने लगती हैं और आंखों का सफेद भाग लाल या गुलाबी दिखने लगता है। इसलिए इसे पिंक आई भी कहा जाता है।
कंजक्टिवाइटिस की समस्या आंखों में बैक्टीरिया या वाइरस के संक्रमण या एलर्जिक रिएक्शन के कारण हो सकती है।
छोटे बच्चों में टियर डक्ट (अश्रु नलिका) के पूरी तरह खुला न होने से भी अक्सर पिंक आई की समस्या हो जाती है।
यह एक अत्यंत संक्रामक स्थिति है, इसलिए इसका तुरंत उपचार जरूरी है।
क्या हैं कारण?
नवजात शिशुओं में टियर डक्ट के (अश्रु नलिका) बंद होने के कारण कंजक्टिवाइटिस की समस्या हो सकती है।
अन्य लोगों में संक्रमण, एलर्जीस, रसायनों का एक्सपोज़र इसका कारण बन सकता है।
वायरल कंजक्टिवाइटिस
इसके अधिकतर मामले एडेनोवायरस के कारण होते हैं। इसके अलावा हर्पीस सिम्प्लेक्स वायरस, वैरिसेला जोस्टर वायरस और अन्य वायरस जिसमें कोरोना वायरस भी सम्मिलित है, इसका कारण बन सकते है।
वायरल कंजक्टिवाइटिस अक्सर एक आंख में होता है, कुछ दिनों में दूसरी आंख में भी फैल जाता है।
बैक्टीरियल कंजक्टिवाइटिस
कुछ बैक्टीरिया के संक्रमण के कारण भी कंजक्टिवाइटिस हो जाता है। वायरस और बैक्टीरिया दोनों से ही होने वाला कंजक्टिवाइटिस संक्रामक होता है।
संक्रमित व्यक्ति की आंखों से निकलने वाले डिसचार्ज के प्रत्यक्ष या अप्रत्यक्ष संपर्क में आने के द्वारा यह फैल सकता है।
संक्रमण एक या दोनों आंखों में हो सकता है।
एलर्जिक कंजक्टिवाइटिस
एलर्जी करने वाले पदार्थों जैसे परागकण आदि के संपर्क में आने पर एलर्जिक कंजक्टिवाइटिस हो सकता है।
रसायनों का एक्सपोज़र
आंखे जब किसी रसायन के संपर्क में आती हैं या उनमें कोई बाहरी चीज चली जाती है तब भी कंजक्टिवाइटिस के लक्षण दिखाई देने लगते हैं। लेकिन आमतौर पर ये लक्षण एक दिन में अपने आप ही ठीक हो जाते हैं।
लक्षण
कंजक्टिवाइटिस बड़ा असुविधाजनक हो सकता है, लेकिन बहुत ही दुर्लभ मामलों में इससे दृष्टि प्रभावित होती है।
यह काफी संक्रामक होता है, और बहुत तेजी से दूसरे लोगों में भी फैल सकता है। इसलिए ये लक्षण दिखें तो सतर्क हो जाएं:
- एक या दोनों आंखों का लाल या गुलाबी दिखाई देना।
- एक या दोनों आंखों में जलन या खुजली होना।
- आसामान्य रूप से अधिक आंसू निकलना।
- आंखों से पानी जैसा या गाढ़ा डिस्चार्ज निकलना।
- आंखों में किरकिरी महसूस होना।
- आंखों में सूजन आ जाना, यह लक्षण आमतौर पर एलर्जिक कंजक्टिवाइटिस के कारण दिखाई देते हैं।
रिस्क फेक्टर्स (जोखिम कारक)
- किसी ऐसे व्यक्ति के संपर्क में आना जिसे वायरल या बैक्टीरियल कंजक्टिवाइटिस है।
- किसी ऐसी चीज के संपर्क में आने जिससे आपको एलर्जी (एलर्जिक कंजक्टिवाइटिस) है।
- रसायनों का एक्सपोज़र; जैसे स्विमिंग पूल के पानी में मौजूद क्लोरीन के संपर्क में आना।
- कांटेक्ट लेंस का इस्तेमाल करना; विशेषककर लगातार उन्हें लंबे समय तक लगाए रखना।
संक्रमण को फैलने से कैसे रोकें?
कंजक्टिवाइटिस को फैलने से रोकने के लिए साफ-सफाई रखना सबसे जरूरी है, इसके अलावा इन बातों का ध्यान भी रखें:
- अपनी आंखों को अपने हाथ से न छुएं।
- जब भी जरूरी हो अपने हाथों को धोएं।
- अपनी निजी चीजों जैसे तौलिया, तकिया, आई कॉस्मेटिक्स (आंखों के मेकअप) आदि को किसी से साझा न करें।
- अपने रूमाल, तकिये के कवर, तौलिये आदि चीजों को रोज़ धोएं।
किस स्थिति में डॉक्टर से संपर्क करें?
- आंखों में तेज दर्द होना।
- आंखों में तेज चुभन महसूस होना।
- नज़र धुंधली हो जाना।
- प्रकाश के प्रति संवेदनशीलता।
- आंखें अत्यधिक लाल हो जाना।
उपचार
कंजक्टिवाइटिस कई कारणों से होता है, उपचार इसके कारणों पर ही निर्भर करता है।
ज्यादातर मामलों में रसायनों के एक्सपोज़र से होने वाला कंजक्टिवाइटिस 1-2 दिन में अपने आप ही ठीक हो जाता है।
अन्य कारणों से होने वाले कंजक्टिवाइटिस के लिए उपचार के विशेष विकल्प उपलब्ध हैं।
- वायरल कंजक्टिवाइटिस: वायरल कंजक्टिवाइटिस के लिए कोई उपचार उपलब्ध नहीं है। 7-8 दिनों में इसके लक्षणों में अपने आप सुधार आ जाता है। वैसे वार्म कम्प्रेस (कपड़े को हल्के गरम पानी में डुबोकर आंखों पर रखना) से लक्षणों में आराम मिलता है।
- बैक्टीरियल कंजक्टिवाइटिस: बैक्टीरिया के किसी भी संक्रमण के लिए एंटीबायोटिक्स सबसे सामान्य उपचार है। बैक्टीरियल कंजक्टिवाइटिस में एंटीबायोटिक्स आई ड्रॉप्स और ऑइंटमेंट (मरहम/जैल) के इस्तेमाल से कुछ ही दिनों में आंखें सामान्य और स्वस्थ्य होने लगती हैं।
- एलर्जिक कंजक्टिवाइटिस: एलर्जिक कंजक्टिवाइटिस में बाकी लक्षणों के साथ आंखों में सूजन भी आ जाती है। इसलिए इसके उपचार में एंटी हिस्टामिन आई ड्रॉप्स के साथ एंटी इन्फ्लैमेटरी आई ड्रॉप्स भी दी जाती हैं।
वर्णांधता: रंग-बोध की अक्षमता (कलर ब्लाइंडनेस – Color Blindness in Hindi)

हमारी आंखों की वजह से ही हमारे जीवन में रंग हैं, अगर आंखें न हो तो हमारा जीवन बैरंग हो जाए।
दृष्टिहीनता, आंखों से संबंधित सबसे गंभीर समस्या है, इसमें पीड़ित कुछ भी नहीं देख पाता है, उसकी आंखों के आगे हमेशा अंधेरा छाया रहता है।
लेकिन वर्णांधता से ग्रस्त लोग सब देख पाते हैं, उन्हें रंग भी दिखाई देते हैं, लेकिन वो कुछ रंगों में विभेद नहीं कर पाते हैं।
एक अनुमान के अनुसार विश्व के 8 प्रतिशत पुरूष और 1 प्रतिशत महिलाएं इसकी शिकार हैं।
काले और सांवले लोगों की तुलना में गोरे लोग वर्णांधता के अधिक शिकार होते हैं।
वर्णांधता की समस्या जन्म से भी हो सकती है, और बाद में भी विकसित हो सकती है।
जानिए क्या है वर्णांधता?
जब आंखें सामान्य रूप से रंगों को नहीं देख पातीं हैं तो उसे वर्णांधता या कलर ब्लाइंडनेस कहते हैं। इसे कलर डिफिशियंसी भी कहा जाता है।
इससे ग्रस्त व्यक्ति कुछ निश्चित रंगों में अंतर नहीं कर पाता है। सामान्यता उसे हरे और लाल तथा कभी-कभी नीले रंग में भी अंतर समझ में नहीं आता है।
इसमें रोशनी का प्रभाव भी पड़ता है, जिन्हें मामूली वर्णांधता की समस्या है वो अच्छी रोशनी में रंगों को सामान्य रूप से देख पाते हैं, लेकिन धीमी रोशनी में उन्हें परेशानी आती है।
वर्णांधता का सबसे गंभीर रूप है, जब सभी चीजें ग्रे शेड्स में दिखाई देती हैं। इसके मामले बहुत कम देखे जाते हैं, लेकिन यह समस्या जीवनभर बनी रहती है और दोनों आंखों में होती है।
जिन लोगों में वर्णांधता की समस्या मामूली होती है, उन्हें सामान्य जीवन जीने में कोई परेशानी नहीं होती है, लेकिन समस्या गंभीर होने पर दिनचर्या प्रभावित हो सकती है।
कैसे दिखाई देते हैं रंग
रेटिना, आंखों की पुतली के पीछे की ओर स्थित एक परत होती है, जो प्रकाश के प्रति संवेदनशील होती है। इसमें दो प्रकार की कोशिकाएं होती हैं; रॉड्स और कोन्स।
रॉड्स हल्की रोशनी में काम करती है और कोन्स तेज रोशनी में। ये दोनों रंगों के प्रति प्रतिक्रिया देती हैं। इनके संकेत ऑप्टिक नर्व द्वारा मस्तिष्क तक पहुंचते हैं, और हमें रंग दिखाई देते हैं।
रॉड्स केवल प्रकाश और अंधेरे का पता लगा पाती हैं तथा कम रोशनी के प्रति बहुत संवेदनशील होती हैं।
जबकि कोन्स कोशिकाएं, रंगों की पहचान करती हैं। जो कोन्स कोशिकाएं रंगों की पहचान करती हैं, वो तीन तरह की होती हैं; लाल, हरी और नीली। मस्तिष्क इन कोन्स कोशिकाओं से इनपुट्स लेकर हमारी रंगों की अवधारणा को निर्धारित करता है।
वर्णांधता, तब होती है, जब ये कोण कोशिकाएं उपस्थित नहीं होती हैं, या ठीक प्रकार से काम नहीं कर रही होती हैं या रंगों की पहचान सामान्य रूप से नहीं कर पाती हैं।
गंभीर वर्णांधता तब होती है, जब सभी तीनों कोन कोशिकाएं मौजूद नहीं होती हैं। मामूली वर्णांधता तब होती है जब तीनों कोन कोशिकाएं तो मौजूद होती हैं, लेकिन एक कोन कोशिका ठीक प्रकार से काम नहीं कर रही होती है। यह सामान्य रूप से रंग की पहचान नहीं कर पाती है।
कुछ बच्चे वर्णांधता के साथ जन्म लेते हैं। क्योंकि यह समस्या आमतौर पर माता-पिता से विरासत में मिले जींस के कारण होती है। ये जींस, कोन्स के लिए लाल, हरे और नीले रंग कैसे बनाए जाते हैं, उनके बारे में शरीर को सही निर्देश नहीं देते हैं, बिना पिग्मेंट्स के कोन्स रंगों को पहचान नहीं पाते हैं।
क्या हैं कारण
वर्णांधता दो तरह से होती है; एक तो विरासत में मिलती है और दूसरा जीवन के किसी भी स्तर पर विकसित हो सकती है।
अनुवांशिक कारण
वर्णांधता के अधिकतर मामले विरासत में मिलते हैं। जिनके परिवार के करीबी लोगों में यह समस्या होती है, उनमें इसके होने का खतरा अधिक होता है।
पुरूषों को महिलाओं की तुलना में वर्णांधता विरासत में मिलने की आशंका दस गुनी होती है।
कोई व्यक्ति जिसे वर्णांधता नहीं है, लेकिन वो अपने बच्चों में इसे पास करता है तो उसे ‘कैरियर’ कहते हैं।
बीमारियां
कुछ बीमारियां जैसे सीकल सेल एनीमिया, डायबिटीज, मैक्युलर डिजनरेशन, अल्जाइमर्स डिसीज, ग्लुकोमा, पर्किंसन्स डिसीज़, ल्युकेमिया, मोतियाबिंद, अनियंत्रित डायबिटीज़, मल्टीपल स्क्लेरोसिस आदि के कारण रेटिना या ऑप्टिक नर्व क्षतिग्रस्त हो सकती हैं, जिससे रंगों को पहचानने की क्षमता प्रभावित होती है।
ऑप्टिक नर्व ही विजुअल इन्फार्मेशंस/दृश्य सूचनाओं को आंखों से मस्तिष्क तक ले जाती हैं।
हानिकारक रसायन
कई विषैले पदार्थ रेटिना या ऑप्टिक नर्व को नुकसान पहुंचा सकते हैं। इन हानिकारक रसायनों में कार्बन डाय सल्फाइड तथा स्टायरेन जो कुछ प्लास्टिक में मौजूद होता है, इससे भी रंगों को देखने की क्षमता प्रभावित होती है।
कुछ निश्चित दवाईयां
हृदय रोगों, ऑटो इम्यून डिसीज़ेज, उच्च रक्तदाब, विभिन्न संक्रमणों, तंत्रिका तंत्र से संबंधित समस्याओं, मनोवैज्ञानिक समस्याओं के उपचार के लिए ली जाने वाली दवाईयों के साइड इफेक्ट्स के कारण भी वर्णांधता की समस्या हो सकती है।
रेटिना पर चोट लगना
रेटिना या ऑफ्टिक नर्व का चोटिल हो जाना, वर्णांधता का कारण बन सकता है।
उम्र बढ़ना
उम्र बढ़ने के साथ भी रंगों को पहचानने की क्षमता प्रभावित होती है।
लक्षण
वर्णांधता केवल रंगों को पहचानने से संबंधित है, इससे दृष्टिहानता या दृष्टि प्रभावित नहीं होती है। यह समस्या मामूली से लेकर गंभीर हो सकती है।
वैसे, अधिकतर लोगों को पता ही नहीं चलता है कि उन्हें वर्णांधता है, जब तक दूसरे नोटिस न करें।
1. लाल रंग को पहचानने में समस्या होना
लाल रंग को पहचानने में समस्या होने को प्रोटानोपिया कहते हैं, ऐसे लोगों को लाल रंगों के सभी शेड्स बहुत डल नज़र आते हैं।
2. हरे रंग को पहचानने में समस्या होना
हरे रंग की गंभीर वर्णांधता को ड्युटेरानोपिया कहते हैं, उन्हें नारंगी, हरे, भूरे रंगों में अंतर करने में परेशानी होती है।
3. नीले रंग को पहचानने में समस्या होना
कुछ लोगों को नीले रंगों में भेद करने में परेशानी होती है। इस स्थिति को ट्रिटानोपिया कहते हैं।
4. लाल, हरे और नीले रंग को पहचानने में समस्या होना
जब लाल, हरे और नीले तीनों रंगों को पहचानने में परेशानी होती है तो उसे ट्रायक्रोमेसी कहते हैं।
5. केवल काला, सफेद और धूसर रंग देख पाना
इस स्थिति को मोनोक्रोमैटिज़्म कहते हैं, इसमें पीड़ित केवल काला, सफेद और धूसर रंग ही देख पाता है।
6. अन्य लक्षण
- गंभीर वर्णांधता के मामलों में ट्रेफिक सिग्नल्स को देखने में परेशानी होना।
- उन कामों को करने में परेशानी होना, जिनमें रंगों में भेद करना पड़ता है।
- एक ही रंग के अलग-अलग शेड्स को पहचानने में समस्या आना।
डायग्नोसिस
अगर वर्णांधता के कोई भी लक्षण दिखाई दें तो नेत्ररोग विशेषज्ञ को दिखाएं। वर्णांधता का पता लगाने के लिए निम्न जांचे की जाती हैं।
- आई टेस्ट
- कलर विज़न टेस्टिंग – विशेष कलर कार्ड द्वारा सूरज की रोशनी में रंगों की पहचान करा कर वर्णांधता की जांच की जाती है।
- एनोमैलोस्कोप – वर्णांधता के गंभीर मामलों की जांच करने के लिए एनोमैलोस्कोप का इस्तेमाल किया जाता है।
उपचार
जिन्हें मामूली वर्णांधता है, उन्हें सामान्य जीवन जीने में कोई परेशानी नहीं आती है।
अधिकतर प्रकार की वर्णांधता, जिसमें विरासत में मिली वर्णांधता सम्मिलित है का कोई उपचार नहीं है।
लेकिन कुछ बीमारियों या दवाईयों के साइड इफेक्ट्स के कारण रंगों को पहचानने में होने वाली समस्या को इन बीमारियों के उपचार के द्वारा ठीक किया जा सकता है। इससे रंगों को पहचानने की क्षमता बेहतर होती है।
विशेष प्रकार के चश्मे और कांटेक्ट लेंस
चश्मे के उपर कलर फिल्टर पहनना या कलर्ड कांटेक्ट लेंसों का इस्तेमाल। लेकिन इनके इस्तेमाल से भी सभी रंगों को पहचानने की क्षमता नहीं सुधरती है।
भविष्य का संभावित उपचार
रेटिना से संबंधित कुछ दुर्लभ समस्याएं जो वर्णांधता का कारण बन जाती हैं, उन्हें जीन रिप्लेसमेंट तकनीकों से बदला जा सकता है।
इन उपचारों पर काम चल रहा है और उम्मीद है भविष्य में वर्णांधता के उपचार में यह कारगर होंगे।
दृष्टिवैषम्य (एस्टिग्मैटिज़्म – Astigmatism in Hindi)

रिफ्रेक्टिव इरर (नजर का कमजोर होना) आंखों से संबंधित एक बहुत ही आम समस्या है।
इसमें निकटदृष्टि दोष (मायोपिया), दूरदृष्टिदोष (हायपरोपिया) और एस्टिग्मैटिज़्म (दृष्टिवैषम्य) को सम्मिलित किया जाता है। इन्हें रिफ्रेक्टिव इरर/अपरवर्तक त्रुटि इसलिए कहा जाता है, क्योंकि इन तीनों ही समस्याओं में यह महत्वपूर्ण होता है कि आपकी आंखें प्रकाश को कैसे रिफ्रेक्ट या अपवर्तित होती हैं।
निकटदृष्टि दोष और दूरदृष्टिदोष के मामले काफी अधिक होते हैं, इसलिए अधिकतर लोगों को इसके बारे में जानकारी होती है, लेकिन एस्टिग्मैटिज़्म के बारे में कम ही लोग जानते हैं।
एस्टिग्मैटिज़्म, जन्मजात होता है या बाद में विकसित हो सकता है।
इसका पूरी तरह उपचार संभव है, इसलिए एस्टिग्मैटिज़्म के लक्षण दिखने पर तुरंत डॉक्टर को दिखाएं, थोड़ी सी भी लापरवाही आपको भैंगा बना सकती है।
जानिए क्या होता है एस्टिग्मैटिज़्म?
एस्टिग्मैटिज़्म, आंखों से संबंधित एक समस्या है, जो कोर्निया (जो आंखों की सबसे बाहरी सतह होती है) की आकृति में गड़बड़ी होने से होती है।
जिन्हें एस्टिग्मैटिज़्म होता है, उनका लेंस या कोर्निया का कर्व या घुमाव अनियमित हो जाता है, जिससे आंख से प्रकाश के गुजरने या रिफ्रेक्ट होने का तरीका बदल जाता है। इससे दृष्टि धुंधली, अस्पष्ट या विकृत हो जाती है।
आंखों की सामान्य बनावट में थोड़ा सा कर्व या घुमाव तो होता ही है, लेकिन जब यह आसामान्य हो जाए तो आंखों की सामान्य कार्यप्रणाली प्रभावित होती है।
एस्टिग्मैटिज़्म को चश्मे, कांटेक्ट लेंस या सर्जरी के द्वारा आसानी से ठीक किया जा सकता है।
प्रकार
एस्टिग्मैटिज़्म का वर्गीकरण कई प्रकार से किया जा सकता है।
आंखों की संरचना में विकृति के आधार पर
आंखों की संरचना में विकृति के आधार पर एस्टिग्मैटिज़्म दो प्रकार का होता है;
1. कोर्नियल एस्टिग्मैटिज़्म
कोर्नियल एस्टिग्मैटिज़्म तब होता है, जब कोर्निया की आकृति/घुमाव खराब हो जाती है।
2. लेंटीक्युलर एस्टिग्मैटिज़्म
लेंटीक्युलर एस्टिग्मैटिज़्म तब होता है जब लेंस की आकृति में खराबी आ जाती है।
रिफ्रेक्टिव इरर के आधार पर
यह बहुत सामान्य है कि निकटदृष्टि दोष (मायोपिया) या दूरदृष्टिदोष (हाइपरओपिया) के साथ एस्टिग्मैटिज़्म भी हो। इसके आधार पर एस्टिग्मैटिज्म का वर्गीकरण तीन तरह से किया जाता है
1. मायोपिक एस्टिग्मैटिज़्म
यह तब होता है जब एस्टिग्मैटिज़्म निकट दृष्टि दोष के साथ होता है और कोर्निया के दोनों घुमावों (कर्व्स) के फोकस, रेटिना के सामने केंद्रित होते हैं।
2. हाइपरओपिक एस्टिग्मैटिज़्म
जब दूर-दृष्टिदोष और एस्टिग्मैटिज़्म साथ-साथ होते हैं और कोर्निया के दोनों घुमावों (कर्व्स) के फोकस, रेटिना के पीछे केंद्रित होते हैं, तो इसे हाइपरओपिक एस्टिग्मैटिज़्म कहते हैं।
3. मिक्स्ड एस्टिग्मैटिज़्म
मिक्स्ड एस्टिग्मैटिज़्म में दोनों घुमाव अलग-अलग कारणों से होते हैं; एक घुमाव दूरदृष्टि दोष के कारण होता है और दूसरा निकट दृष्टिदोष के काऱण।
वक्रों/कर्व्स (घुमावों) की स्थिति के आधार पर
1. रेग्युलर एस्टिग्मैटिज़्म
जब दोनों घुमाव एक-दूसरे से 90 डिग्री के कोण पर होते हैं, तो इसे रेग्युलर या नियमित एस्टिग्मैटिज़्म कहते हैं।
2. इर्रेग्युलर एस्टिग्मैटिज़्म
जब दोनों घुमाव, अनियमित होते हैं, यानी 90 डिग्री पर नहीं होते हैं तो यह एस्टिग्मैटिज़्म इर्रेग्युलर या अनियमित होता है।
इर्रेग्युलर एस्टिग्मैटिज़्म, किसी ट्रॉमा, सर्जरी या आंखों से संबंधित किसी समस्या के कारण हो सकता है, जिसे केरैटोकोनस कहते हैं, जहां कोर्निया धीरे-धीरे पतला होने लगता है।
कारण
एस्टिग्मैटिज़्म का स्पष्ट कारण तो पता नहीं है, लेकिन अनुवांशिकी इसका एक बहुत बड़ा कारण मानी जाती है।
यह अक्सर जन्म से ही मौजूद होता है, लेकिन यह जीवन में बाद में भी विकसित हो सकता है। इसका कारण आंखों में चोट लगना, बीमारी या सर्जरी हो सकता है।
यह अक्सर निकटदृष्टि दोष या दूर दृष्टि दोष के साथ होता है।
कम रोशनी में पढ़ने या नजदीक से टीवी देखने से एस्टिग्मैटिज़्म नहीं होता है।
अधिक खतरा किनको है ?
एस्टिग्मैटिज़्म, बच्चों और व्यस्कों में हो सकता है। एस्टिग्मैटिज़्म विकसित होने का खतरा बढ़ जाता है, अगर आपको निम्न में से कोई एक समस्या हो:
- एस्टिग्मैटिज़्म या आंखों से संबंधित दूसरी समस्याओं का पारिवारिक इतिहास, जैसे केरटोकोनस(कोर्निया का डिजनरेशन)।
- कोर्निया क्षतिग्रस्त हो जाना या पतला हो जाना।
- निकट दृष्टि दोष, जिससे दूर की दृष्टि अत्यधिक धुंधली हो जाती है।
- दूर दृष्टिदोष, जिससे पास की चीजें स्पष्ट दिखाई नहीं देती हैं।
- कुछ निश्चित प्रकार की आई सर्जरी, जैसे मोतियाबिंद सर्जरी (धुंधले लेंस को सर्जरी से निकालना)
लक्षण
एस्टिग्मैटिज़्म के लक्षण, अलग-अलग लोगों में अलग-अलग हो सकते हैं। कुछ लोगों में कोई लक्षण दिखाई नहीं देते हैं। एस्टिग्मैटिज़्म, के लक्षणों में सम्मिलित हैं:
- दूर या पास, दोनों स्थितियों में दृष्टि धुंधली, विकृत और अस्पष्ट हो जाना।
- रात को देखने में परेशानी आना।
- भैंगापन।
- आंखों में जलन।
- सिरदर्द।
- आंखों में तनाव और खिंचाव; विशेषकर जब आंखों को काफी देर तक एक ही चीज पर केन्द्रित करना होता है, जैसे पढ़ने या कम्प्युटर पर काम करने के दौरान।
अगर आपमें, यह लक्षण दिखें तो डॉक्टर को दिखाएं। कुछ लक्षण दूसरी स्वास्थ्य समस्याओं या दृष्टि संबंधी अन्य समस्याओं के कारण भी दिखाई दे सकते हैं।
डायग्नोसिस (मूल्यांकन)
एस्टिग्मैटिज़्म के लक्षण धीरे-धीरे दिखाई देते हैं। अगर आपकी दृष्टि में परिवर्तन दिखे तो डॉक्टर के पास जाएं।
डॉक्टर विभिन्न जांचे कर के पता लगाएगा कि आपको एस्टिग्मैटिज़्म है या नहीं। इन जांचों में सम्मिलित हैं:
विजुअल एक्युटी टेस्ट (आंखो की नजर की जांच)
इसमें एक चार्ट पर लिखे, अक्षरों को पढ़ने के लिए कहा जाता है। यह अक्षर हर अगली लाइन के साथ धीरे-धीरे छोटे होते जाते हैं।
एस्टिग्मैटिक डायल
एस्टिग्मैटिक डायल एक चार्ट होता है, जिसमें रेखाओं की एक श्रृंखला होती है। जिन लोगों की दृष्टि ठीक होती है, उन्हें रेखाएं स्पष्ट रूप से दिखाई देती हैं, लेकिन जिन्हें एस्टिग्मैटिज़्म होता है उन्हें रेखाएं स्पष्ट रूप से दिखाई नहीं देती हैं।
फोरोप्टर
इसमें जांच के दौरान कई लेंस लगाए जाएंगे, ताकि यह पता लगाया जा सके कि आपको किस लेंस से सबसे स्पष्ट दिखाई देता है।
ऑटोरिफ्रैक्टर
इस यंत्र के द्वारा आंखों पर प्रकाश डाला जाता है, यह देखने के लिए जब यह रिफ्रेक्ट या अपवर्तित होता है तो इसमें क्या परिवर्तन होता है। इससे आंखों के लिए सही लेंस चुनने में सहायता मिलती है।
करैटोमीटर या ऑप्थेलमोमीटर
यह यंत्र कोर्निया की सतह से अपवर्तित प्रकाश को मापता है। यह कोर्निया के कर्व या घुमाव का व्यास मापता है और इससे असामान्य घुमाव की डिग्री का पता लगाने में सहायता मिलती है।
उपचार
चश्मे या कांटेक्ट लेंस के द्वारा एस्टिग्मैटिज़्म के सभी मामलों को ठीक किया जा सकता है, गंभीर मामलों में ही सर्जरी की जरूरत पड़ती है।
लेकिन अगर समस्या मामूली है और आपको आंखों से संबंधित कोई दूसरी कोई समस्या नहीं है तो आपको उपचार की जरूरत नहीं होती।
करेक्टिव लेंस आई ग्लासेस (चश्मा)
आई ग्लासेस या चश्मे में ऐसे लेंसों का इस्तेमाल किया जाता है, जो आंखों में प्रवेश करने वाले प्रकाश को ठीक तरह से अपवर्तित करे और ठीक तरह से देखने में सहायता करे।
टोरिक कांटेक्ट लेंस
एस्टिग्मैटिज़्म रोगियों को विशेष प्रकार के मुलायम कांटेक्ट लेंस लगाने की सलाह दी जाती है, जिन्हें टोरिक लेंसेस कहा जाता है। ये प्रकाश को सही दिशा में मोड़ते हैं।
आर्थोकेरैटोलॉजी (आर्थो-के)
एस्टिग्मैटिज़्म के गंभीर मामलों में रिज़िड (सख्त/कड़े) लेंस लगाने को कहा जाता है, इन्हें रात को सोते समय लगाना होता है, और ये कोर्निया को पुनः सही आकार देते हैं।
इस नए आकार को बनाए रखने के लिए इन लेंसों को लगातार पहनना होता है, लेकिन आपको रोज-रोज इन्हें पहनने की जरूरत नहीं पड़ती है। इस तकनीक को आर्थोकेरैटोलॉजी कहते हैं, लेकिन यह तकनीक स्थायी रूप से दृष्टि को ठीक नहीं करती है।
अगर इन्हें पहनना बंद कर दिया जाता है तो यह समस्या वापस वैसी ही हो जाती है।
रिफ्रेक्टिव सर्जरी (चश्मा उतारने की सर्जरी)
कोर्निया का आकार बदलने के लिए रिफ्रेक्टिव सर्जरियां भी की जाती हैं। इन रिफ्रेक्टिव सर्जरियों में लेसिक, पीआरके और सबसे आधुनिक तकनीक (कोंटयूरा विजन) सम्मिलित है। इसके लिए आंखें स्वस्थ्य होना चाहिए, रेटिना से संबंधित कोई समस्या नहीं होना चाहिए या कोर्निया पर कोई घाव के निशान नहीं होना चाहिए।
रिफ्रेक्टिव सर्जरी दृष्टि को सुधारती है और चश्मे या कांटेक्ट लेंसों की आवश्यकता को कम करती है। इसमें लेज़र बीम का इस्तेमाल किया जाता है।
कोंटयूरा विजन सर्जरी, एस्टिग्मैटिज़्म के उपचार के लिए सबसे सफल रिफ्रेक्टिव सर्जरी है ।
कब कराएं आंखों की जांच?
- 6 महीने की उम्र में।
- 3 साल की उम्र में।
- 6 साल की उम्र में।
इसके बाद हर दो साल में। जिन बच्चों को आंखों से संबंधित समस्याओं का खतरा अधिक है, उन्हें हर साल जांच करानी चाहिए।
व्यस्कों को हर दो साल में अपनी आंखों की जांच करानी चाहिए, लेकिन अगर उन्हें डायबिटीज है तो हर वर्ष या छह महीने में कराएं।
बच्चों में एस्टिग्मैटिज़्म
कई बच्चे एस्टिग्मैटिज़्म के साथ जन्म लेते हैं, और अक्सर उनके एक साल के होने तक यह समस्या अपने आप ठीक हो जाती है।
बच्चे अपनी समस्याओं के बारे में नहीं बता पाते, इसलिए छह महीने की उम्र में ही उनकी आंखों की जांच करा लेनी चाहिए।
अगर डायग्नोसिस कराकर उपचार न कराया जाए तो न केवल उनकी आंखों की समस्या गंभीर हो जाएगी बल्कि उन्हें सीखने भी समस्या आएगी जिससे वो लर्निंग डिसआर्डर के शिकार हो सकते हैं।
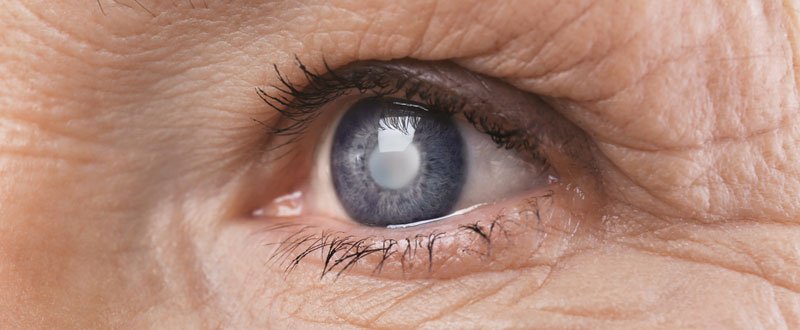
मोतियाबिंद (Motiya Bind – Cataract Meaning in Hindi)
अगर आपको दूर या पास का कम दिखाई दे, गाड़ी ड्राइव करने में समस्या हो या आप दूसरे व्यक्ति के चेहरे के भावों को न पढ़ पाएं तो समझिए की आप की आंखों में मोतियाबिंद विकसित हो रहा है।
भारत में 90 लाख से लेकर एक करोड़ बीस लाख लोग दोनों आंखों से नेत्रहीन है, हर साल मोतियाबिंद के 20 लाख नए मामले सामने आते हैं। हमारे देश में 62.6 प्रतिशत नेत्रहीनता का कारण मोतियाबिंद है।
लेकिन अत्याधुनिक तकनीकों ने मोतियाबिंद के ऑपरेशन को बहुत आसान और प्रभावी बना दिया है। हाल में प्राप्त विश्व स्वास्थ्य संगठन के आंकड़ों के अनुसार, 2003 से भारत में मोतियाबिंद के कारण होने वाली नेत्रहीनता में 25 प्रतिशत की कमी आई है। इसका कारण है मोतियाबिंद सर्जरी के प्रति लोगों में जागरूकता।
जानिए क्या होता है मोतियाबिंद?
लेंस आंख का एक स्पष्ट भाग है जो लाइट या इमेज को रेटिना पर फोकस करने में सहायता करता है। रेटिना आंख के पिछले भाग पर प्रकाश के प्रति संवेदनशील उतक है।सामान्य आंखों में, प्रकाश पारदर्शी लेंस से रेटिना को जाता है। एक बार जब यह रेटिना पर पहुंच जाता है, प्रकाश नर्व सिग्नल्स में बदल जाता है जो मस्तिष्क की ओर भेजे जाते हैं।
रेटिना शार्प इमेज प्राप्त करे इसके लिए जरूरी है कि लेंस क्लियर हो। जब लेंस क्लाउडी हो जाता है तो लाइट लेंसों से स्पष्ट रूप से गुजर नहीं पाती जिससे जो इमेज आप देखते हैं वो धुंधली हो जाती है।इसके कारण दृष्टि के बाधित होने को मोतियाबिंद या सफेद मोतिया कहते हैं।
नजर धुंधली होने के कारण मोतियाबिंद से पीड़ित लोगों को पढ़ने, नजर का काम करने, कार चलाने (विशेषकर रात के समय) में समस्या आती है।
मोतियाबिंद के कारण
मोतियाबिंद क्यों होता है इसके कारणों के बारे में स्पष्ट रूप से पता नहीं है, लेकिन कुछ फैक्टर्स हैं जो मोतियाबिंद का रिस्क बढ़ा देते हैं;
- उम्र का बढ़ना
- डायबिटीज
- अत्यधिक मात्रा में शराब का सेवन
- सूर्य के प्रकाश का अत्यधिक एक्सपोजर
- मोतियाबिंद का पारिवारिक इतिहास
- उच्च रक्तदाब
- मोटापा
- आंखों में चोट लगना या सूजन
- पहले हुई आंखों की सर्जरी
- कार्टिस्टेरॉइड मोडिकेशन का लंबे समय तक इस्तेमाल
- धुम्रपान
मोतियाबिंद के लक्षण
अधिकतर मोतियाबिंद धीरे-धीरे विकसित होते हैं और शुरूआत में दृष्टि प्रभावित नहीं होती है, लेकिन समय के साथ यह आपकी देखने की क्षमता को प्रभावित करता है। इसके कारण व्यक्ति को अपनी प्रतिदिन की सामान्य गतिविधियों को करना भी मुश्किल हो जाता है। मोतियाबिंद के प्रमुख लक्षणों में:
- दृष्टि में धुंधलापन या अस्पष्टता
- बुजुर्गों में निकट दृष्टि दोष में निरंतर बढ़ोतरी
- रंगों को देखने की क्षमता में बदलाव क्योंकि लेंस एक फ़िल्टर की तरह काम करता है
- रात में ड्राइविंग में दिक्कत आनाजैसे कि सामने से आती गाड़ी की हैडलाइट से आँखें चैंधियाना
- दिन के समय आँखें चैंधियाना
- दोहरी दृष्टि (डबल विज़न)
- चश्मे के नंबर में अचानक बदलाव आना
रोकथाम
हालांकि इसके बारे में कोई प्रमाणित तथ्य नहीं हैं कि कैसे मोतियाबिंद को रोका जा सकता है या इसके विकास को धीमा किया जा सकता है। डॉक्टरों का मानना है कि कईं रणनीतियां मोतियाबिंद की रोकथाम में सहायक हो सकती हैं, जिसमें सम्मिलित हैः
- चालीस वर्ष के पश्चात नियमित रूप से आंखों की जांच कराएं
- सूरज की अल्ट्रावायलेट किरणें मोतियाबिंद विकसित करने में सहायता कर सकती हैं। जब भी बाहर धूप में निकलें सनग्लासेस लगाएं यह यूवी किरणों को ब्लॉक कर देता है
- अगर आपको डायबिटीज या दूसरी स्वास्थ्य समस्याएं हैं जिससे मोतियाबिंद का खतरा बढ़ जाता है उनका उचित उपचार कराएं।
अपना वजन सामान्य बनाएं रखें - रंग-बिरंगे फलों और सब्जियों को अपने भोजन में शामिल करें। इनमें बहुत सारे एंटी-ऑक्सीडेंट्स होते हैं जो आंखों को स्वस्थ्य रखने में महत्वपूर्ण भूमिका निभाते हैं
- धुम्रपान छोड़ें और शराब का सेवन कम से कम करें
उपचार
जब चश्मे या लेंस से आपको स्पष्ट दिखाई न दे तो सर्जरी ही एकमात्र विकल्प बचता है। सर्जरी की सलाह तभी दी जाती है जब मोतियाबिंद के कारण आपके जीवन की गुणवत्ता को प्रभावित होने लगती है। सर्जरी में जल्दबाजी न करें, क्योंकि मोतियाबिंद के कारण आंखों को नुकसान नहीं पहुंचाता है, लेकिन अगर आपको डायबिटीज है तो इसमें देरी न करें।
मोतियाबिंद का ऑपरेशन (सर्जरी)
सामान्य सर्जिकल प्रक्रिया
मोतियाबिंद के इलाज के लिए ऑपरेशन ही एकमात्र विकल्प है। इस ऑपरेशन में डॉक्टर द्वारा अपारदर्शी लेंस को हटाकर मरीज़ की आँख में प्राकृतिक लेंस के स्थान पर नया कृत्रिम लेंस आरोपित किया जाता है, कृत्रिम लेंसों को इंट्रा ऑक्युलर लेंस कहते हैं, उसे उसी स्थान पर लगा दिया जाता है, जहां आपका प्रकृतिक लेंस लगा होता है।
सर्जरी के पश्चात मरीज़ के लिए स्पष्ट देखना संभव होता है। हालांकि पढ़ने या नजर का काम करने के लिए निर्धारित नंबर का चश्मा पहनने की ज़रूरत पड़ सकती है। पिछले कुछ वर्षोंके दौरान मोतियाबिंद सर्जरी रिस्टोरेटिव से रिफ्रैक्टिव सर्जरी में बदल चुकी है, यानी कि अब यह न सिर्फ मोतिया का इलाज करती है बल्कि धीरे-धीरे चश्मे पर निर्भरता को भी समाप्त करती जा रही है। आधुनिक तकनीकों द्वारा मोतियाबिंद की सर्जरी में लगाए जाने वाले चीरे का आकार घटता गया है, जिससे मरीज़ को सर्जरी के बाद बेहतर दृष्टि परिणाम एवं शीघ्र स्वास्थ्य लाभ मिलता है।
इस सर्जरी के लिए अस्पताल में रूकने की जरूरत नहीं होती। आप जागते रहते हैं, लोकल एनेसथेसिया देकर आंखों को सुन्न कर दिया जाता है। यह लगभग सुरक्षित सर्जरी है और इसकी सफलता दर भी काफी अच्छी है।
एक्सट्राकैप्सुलर कैटरेक्ट एक्सट्रैक्शन
इस प्रक्रिया में, लेंस या तो अल्ट्रा साउंड तरंगों से तोड़ दिया जाता है, इस प्रक्रिया को फैकोइमलसिफिकेशन या फैको कहते हैं, फिर उसे खोखली छोटी सी नली के द्वारा निकाल लिया जाता है, या इसे एक पीस के रूप में ही निकाल लिया जाता है। सामान्य लेंस कैप्सयूल जो लेंस के आसपास होते हैं उनके साथ कोई छेड़-छाड़ नहीं की जाती है।
इंट्राकैपस्यूलर कैटरेक्ट एक्सट्रैक्शन
इस तकनीक में, लेंस और लेंस कैप्सयूल दोनों को निकाल दिया जाता है। यह तकनीक अब बहुत ही कम मामलों में इस्तेमाल की जाती है।
माइक्रो इंसिजन या रेग्युलर फैको कैटरेक्ट सर्जरी
यह सर्जरी फोरसेप्स या मुड़ी हुई निडल की सहायता से की जाती है। इसमें वैक्यूम का इस्तेमाल करके लेंस को सक करके निकाल लिया जाता है। लेकिन इसमें जो आईओएल (इंट्रा ऑक्युलर लेंस) इम्प्लांट किया जाता है वो उतना स्टेबल नहीं होता, जितना उसे होना चाहिए।
रोबोटिक या फेमटोसेकंड कैटरेक्ट सर्जरी
माइक्रोइंसीजन सर्जरी की कमियों को दूर करने के लिए रोबोटिक या फेमटोसेकंड कैटरेक्ट सर्जरी विकसित की गई है। इसमें लेज़र बीम का इस्तेमाल किया जाता है। यह मंहगी होती है और इसमें समय भी अधिक लगता है। इसके परिणाम बहुत बेहतर मिलते हैं। यह सर्जरी सौ प्रतिशत ब्लेड फ्री है। इसमें टांके नहीं लगाए जाते, और यह लगभग दर्द रहित सर्जरी है।
कैटरेक्ट सर्जरी के लिए जेप्टो कैटरेक्ट या जेप्टो कैप्सूलोटॉमी डिवाइस
इसमें कैटरेक्ट सर्जरी के लिए जेप्टो कैप्सूलोटॉमी डिवाइस का इस्तेमाल किया जाता है। यह फेमटोसेकंड कैटरेक्ट सर्जरीकी तुलना में सस्ती होती है। जिनकी पुतलियां छोटी (या कॉर्नियल ओपेसिटीज़) है, उनके लिए फेमटो सेकंड लेज़र का इस्तेमाल नहीं किया जाता है। ऐसी स्थिति में जेप्टो कैप्सूलोटोमी डिवाइस का इस्तेमाल किया जाता है। यह डिवाइस सर्जरी को आसान बना देता है, इसलिए अधिक जटिल सर्जरियों में इसका इस्तेमाल किया जाता है।
मोतियाबिंद की सर्जरी कब करानी चाहिए?
जब मोतियाबिंद आपके दैनिक कार्यों में दिक्कत पैदा करने लगे तो आपको सर्जरी करा लेनी चाहिए, मोतिये के पकने का इंतज़ार नहीं करना चाहिए। ऐसा करने से सर्जरी ज़्यादा जटिल हो जाती है।
ज़्यादातर दोनों आँखों की सर्जरी एक साथ नहीं की जाती है। अगर एक आँख में सर्जरी के बाद सुधार अच्छा हो तो दूसरी आँख की सर्जरी अगले दिन भी की जा सकती है। यह मरीज़ और डॉक्टर दोनों की सहूलियत पर निर्भर करता है।
मोतियाबिंद होने के पश्चात / ऑपरेशन कराने से पहले
अगर आपको या आपके परिवार में किसी को मोतियाबिंद है तो जब तक डॉक्टर आपको ऑपरेशन कराने का नहीं कह रहा है तब तक इन बातों का ध्यान रखें;
- आपके लेंस और चश्मे बिल्कुल सही नंबर के हों
- अगर पढ़ने के लिए आपको अतिरिक्त प्रकाश की जरूरत पड़ रही हो तो पढ़ने के लिए मैग्नीफाइंग ग्लास का इस्तेमाल करें।
अपने घर की प्रकाश व्यवस्था ठीक कर लें, अधिक रोशनी वाले बल्ब लगाएं - जब आप बाहर जाएं तो सन-ग्लासेस का इस्तेमाल जरूर करें
- रात में गाड़ी न चलाएं
सेल्फ-केयर के उपाय थोड़े समय तक आपकी सहायता कर सकते हैं, लेकिन जैसे-जैसे मोतियाबिंद गंभीर होता जाता है आपकी दृष्टि अधिक धुंधली होती जाती है। और जब आपका रोजमर्रा का जीवन प्रभावित होने लगता है, तब आपको सर्जरी की आवश्यकता पड़ती है।
मोतियाबिंद सर्जरी के बाद की सावधानियां
सर्जरी के बाद जल्द ही आप चलने, पढ़ने, लिखने और टीवी देखने जैसे कार्य कर सकते हैं। हालांकि सर्जरी के बाद पहले हफ्ते के दौरान थकाने वाले कार्य न करना बेहतर है। देखने की क्षमता में सुधार पर ही निर्भर होगा कि आप ड्राइविंग कब शुरू कर सकते हैं। खाने पीने में कोई परहेज़ नहीं होता है।
कुछ मामलों में मरीज़ को सर्जरी के तुरंत बाद साफ़ दिखने लगता है। हालांकि, ज़्यादातर मरीजों को एक या दो दिन बाद साफ़ नज़र आने लगता है।
अधिक जानकारी के लिए संपर्क करें
आंखें हमारे शरीर के सबसे महत्वपूर्ण और संवेदनशील अंगों में से एक हैं। अगर आपको या आपके परिवार के किसी सदस्य को मोतियाबिंद है और रोजमर्रा के काम करने में परेशानी आ रही है तो शीघ्र ही डॉक्टर् को दिखाएं।
मोतियाबिंद और मोतियाबिंद की सर्जरी के बारे में अधिक जानकारी के लिए आई7, चौधरी आई सेंटर, दिल्ली से संपर्क करें।
आंखों को स्वस्थ रखने के गुण
आंखें, हमारे शरीर के महत्वपूर्ण अंगों में से एक हैं। ये बहुत नाजुक होती हैं, इसलिए उनकी पूरी देखभाल करें, थोड़ी सी भी परेशानी हो तो उसे नज़रअंदाज़ न करें। अगर आंखों से संबंधित समस्याओं को आप लंबे समय तक नज़रअंदाज़ करेंगे तो दृष्टि प्रभावित हो सकती है या हमेशा के लिए आंखों की रोशनी छिन सकती है।
गैजेट्स के बढ़ते चलन ने आंखों के स्वास्थ को लेकर खतरा बढ़ा दिया है, ऐसे में डिजिटल आई स्ट्रेन आंखों की एक बड़ी समस्या बनकर उभर रहा है।
तो जानिए कि आंखों से संबंधित सामान्य समस्याएं कौन-कौनसी हैं, इन्हें स्वस्थ रखने के लिए कौन-कौनसे जरूरी उपाय किए जाएं और गैजेट्स का इस्तेमाल करते समय कौन-कौनसी सावधानियां रखना जरूरी हैं।
आंखों से संबंधित सामान्य समस्याएं
आंखों से संबंधित कईं समस्याएं होती हैं, जिनमें से कुछ बहुत मामूली होती हैं तो कुछ बहुत गंभीर। लेकिन आंखें बहुत संवेदनशील होती हैं, इसलिए समस्या मामूली भी हो तो खुद से आंखों का इलाज न करें, डॉक्टर से संपर्क करें।
ड्राय आई सिंड्रोम
गैजेट्स के बढ़ते प्रचलन से ड्राई आई सिंड्रोम की समस्याएं बढ़ती ही जा रही है। इसमें या तो आंखों में आंसू कम बनने लगते हैं या उनकी गुणवत्ता अच्छी नहीं रहती। आंसू, आंखों के कार्निया एंव कन्जंक्टाइवा को नम एंव गीला रख उसे सूखने से बचाते हैं।
आंखों में जलन, चुभन महसूस होना, सूखा लगना, खुजली होना, भारीपन, आंख की कन्जक्टाइवा का सूखना, आंखों में लाली तथा उन्हें कुछ देर खुली रखने में दिक्कत महसूस होना इस सिंड्रोम के मुख्य लक्षण हैं।
मोतियाबिंद
हमारी आंखों के लेंस लाइट या इमेज को रेटिना पर फोकस करने में सहायता करते हैं। जब लेंस क्लाउडी हो जाता है तो लाइट लेंसों से स्पष्ट रूप से गुजर नहीं पाती जिससे जो इमेज आप देखते हैं वो धुंधली हो जाती है, इस कारण दृष्टि के बाधित होने को मोतियाबिंद या सफेद मोतिया कहते हैं।
नजर धुंधली होने के कारण मोतियाबिंद से पीड़ित लोगों को पढ़ने, नजर का काम करने, कार चलाने (विशेषकर रात के समय) में समस्या आती है।
अधिकतर मोतियाबिंद धीरे-धीरे विकसित होते हैं और शुरूआत में दृष्टि प्रभावित नहीं होती है, लेकिन समय के साथ यह आपकी देखने की क्षमता को प्रभावित करता है। इसके कारण व्यक्ति को अपनी प्रतिदिन की सामान्य गतिविधियों को करना भी मुश्किल हो जाता है।
एज़ रिलेटेड मैक्युलर डिजनरेशन (एएमडी)
विश्वभर में पचास वर्ष से अधिक उम्र के लोगों में एज-रिलेटेड मैक्युलर डिजनरेशन (एएमडी) दृष्टिहीनता का सबसे प्रमुख कारण है। बढ़ती उम्र इसका सबसे बड़ा रिस्क फैक्टर माना जाता है, इसके अलावा अनुवांशिक और पर्यावर्णीय कारक तथा धुम्रपान इसका खतरा बढ़ा देते हैं।
एएमडी सीधे मैक्युला को प्रभावित करता है, मैक्युला, रेटिना में एक छोटा सा क्षेत्र होता है, जो मानव नेत्र के सेंट्रल विज़न (केंद्रीय दृष्टि) के लिए जिम्मेदार होता है। इसके कारण आंखों का पैनापन और केंद्रीय दृष्टि प्रभावित होती है जो चीजों को स्पष्ट रूप से देखने के लिए जरूरी होती है।
कंप्यूटर विज़न सिंड्रोम
कंप्यूटर और लैपटॉप के बढ़ते इस्तेमाल के कारण ड्राय आईस ही नहीं कंप्यूटर विज़न सिंड्रोम के मामले भी लगातार बढ़ रहे हैं।
एक तो कंप्यूटर से हमारी आंखों की दूरी कम रहती है, दूसरा इस दौरान हमारी आंखों की मूवमेंट कम होती है।
आंखों और सिर में भारीपन, धुंधला दिखना, जलन होना, पानी आना, खुजली होना, आंख का सूखा रहना (ड्राई आई), पास की चीजें देखनें में दिक्कत होना, एक वस्तु का दो दिखाई देना, अत्यधिक थकान होना, गर्दन, कंधों एंव कमर में दर्द होना कम्प्यूटर विजन सिंड्रोम के कुछ सामान्य लक्षण हैं।
काला मोतिया
काला मोतिया, ऑप्टिक नर्व को नुकसान पहुंचने से होता है। जब आंखों से तरल पदार्थ निकलने की प्रक्रिया में रूकावट आती है तो आंखों में दबाव (इंट्रा ऑक्युलर प्रेशर) बढ़ता है। अगर ऑप्टिक नर्व पर लगातार दबाव बढ़ता रहेगा तो वो नष्ट भी हो सकती हैं।
हमारी आंखों की ऑप्टिक नर्व ही सूचनाएं और किसी चीज का चित्र मस्तिष्क तक पहुंचाती हैं। यदि ऑप्टिक नर्व और आंखों के अन्य भागों पर पड़ने वाले दबाव को कम न किया जाए तो आंखों की रोशनी पूरी तरह जा सकती है।
पूरे विश्व में काला मोतिया, दृष्टिहीनता का दूसरा सबसे प्रमुख कारण है। अगर काला मोतिया की पहचान प्रारंभिक चरणों में ही हो जाए तो दृष्टि को कमजोर पड़ने से रोका जा सकता है।
काला मोतिया को ग्लुकोमा या काला मोतियाबिंद भी कहते हैं। यह किसी को किसी भी उम्र में हो सकता है, लेकिन उम्रदराज लोगों में इसके मामले अधिक देखे जाते हैं।
डायबिटिक रेटिनोपैथी और डायबिटिक मैक्युलर इडेमा
जिन लोगों को डायबिटीज़ है, उन सबको डायबिटिक रेटिनोपैथी और डायबिटिक मैक्युलर इडेमा (डीएमई) का खतरा होता है। ये विश्वभर में दृष्टि प्रभावित होना और दृष्टिहीनता का सबसे प्रमुख कारण है। डीआर और डीएमई अपने पनपने का कोई संकेत नहीं देते हैं, जब तक कि पीड़ित की नज़र धुंधली नहीं हो जाती है।
इनसे बचने के लिए बहुत जरूरी है कि डायबिटीज़ के रोगी अपनी आंखों का विशेष ध्यान रखें और नियमित अंतराल पर अपनी आंखों की जांच कराते रहें, ताकि दृष्टि संबंधी कोई जटिलता होने पर उसे नियंत्रित करने के लिए सभी जरूरी उपाय किए जा सकें।
नज़रअंदाज़ न करें इन लक्षणों को
- आंखों या सिर में भारीपन और धुंधला दिखाई देना।
- आंखें लाल होना और उनसे पानी आना।
- आंखों में खुजली होना
- रंगों का साफ दिखाई न देना।
- लगातार सिरदर्द की शिकायत रहना और आंखों में थकावट होना।
आई टेस्ट और विज़न स्क्रीनिंग
आपको आंखों से संबंधित कोई समस्या हो या न हो, आपको अपनी आंखों की नियमित रूप से जांच कराना चाहिए।
विज़न स्क्रीनिंग टेस्ट में दृष्टि की जांच की जाती है कि आपकी पास की या दूर की नज़र कमजोर तो नहीं हो गई।
आंखों की जांच में आप्टिक नर्व, मोतियाबिंद, कालामोतिया आदि आंखों से संबंधित बीमारियों की जांच की जाती है।
कब शुरू करें : 18 सल की उम्र से
कितने अंतराल के बाद: साल में एक बार;जिन्हें डायबिटीज़ हो उन्हें आंखों से संबंधित समस्याएं ज्यादा होती हैं, इसलिए ऐसे लोगों को हर छह महीने में आंखों की जांच कराना चाहिए, स्थिति अधिक गंभीर होने पर यह जांच हर तीन महीने में कराई जानी चाहिए।
जिन्हें चश्मा लगता है उन्हें भी नियमित तौर आंखों की जांच अवश्य करवाना चाहिए। इसमें आई डाईलेशन टेस्ट भी शामिल है यह रेटिना के स्वास्थ्य को बताता है।
आंखों का रखें विशेष ख्याल
- आंखों को स्वस्थ रखने के लिए अपने डाइट चार्ट में हरी सब्जियों, फलों, दूध और दुग्ध उत्पादों को शामिल करें।
- छह से आठ घंटे की आरामदायक नींद लें; ये आपकी आंखों को प्राकृतिक तरीके से तरोताजा रखने में सहायता करती है।
- धूल-मिट्टी और सूरज की अल्ट्रावायलेट किरणों से बचने के लिए बाहर निकलते समय अच्छी क्वालिटी का चश्मा लगाएं।
- धुम्रपान न करें, क्योंकि इससे मोतियाबिंद और एएमडी की आशंका बढ़ जाती है।
- कंप्यूटर पर कार्य करते समय पलकों को झपकाते रहें। इससे आंख के आंसू जल्दी सूखते या उड़ते नहीं हैं तथा टीयर फिल्म कार्निया एंव कन्जंक्टाइवा के ऊपर लगातार बनी रहती है।
- कंप्यूटर पर काम करते समय हर आधा घंटे के बाद पांच से दस मिनिट के लिये नजर स्क्रीन से हटा लें एंव हर एक घंटे के बाद आंखों को पांच से दस मिनिट के लिये आराम दें।
- कम्प्यूटर की स्क्रीन को अपनी आंखों से 20-30 इंच दूर रखें, जबकि टीवी को कम से कम 3.5 मीटर दूर से देखना चाहिए।
- हर 20 मिनिट में 20 सैकंड का ब्रेक लें और 20 फीट दूर कहीं देखें। फिर दोबारा काम शुरू करें।
- कम्प्यूटर को इस प्रकार व्यवस्थित करें कि उसका टेक्स्ट लेवल आंखों के लेवल पर हो।
- पढ़ते समय या नज़र का काम करते समय पर्याप्त रोशनी रखें।
- कभी भी चलती हुई गाड़ी में न पढ़ें।
- देर रात तक कृत्रिम रोशनी में काम न करें।
- दिन में दो-तीन बार आंखों को साफ पानी से धोएं।
आंखों को स्वस्थ रखने के गुण

आंखें, हमारे शरीर के महत्वपूर्ण अंगों में से एक हैं। ये बहुत नाजुक होती हैं, इसलिए उनकी पूरी देखभाल करें, थोड़ी सी भी परेशानी हो तो उसे नज़रअंदाज़ न करें। अगर आंखों से संबंधित समस्याओं को आप लंबे समय तक नज़रअंदाज़ करेंगे तो दृष्टि प्रभावित हो सकती है या हमेशा के लिए आंखों की रोशनी छिन सकती है।
गैजेट्स के बढ़ते चलन ने आंखों के स्वास्थ को लेकर खतरा बढ़ा दिया है, ऐसे में डिजिटल आई स्ट्रेन आंखों की एक बड़ी समस्या बनकर उभर रहा है।
तो जानिए कि आंखों से संबंधित सामान्य समस्याएं कौन-कौनसी हैं, इन्हें स्वस्थ रखने के लिए कौन-कौनसे जरूरी उपाय किए जाएं और गैजेट्स का इस्तेमाल करते समय कौन-कौनसी सावधानियां रखना जरूरी हैं।
आंखों से संबंधित सामान्य समस्याएं
आंखों से संबंधित कईं समस्याएं होती हैं, जिनमें से कुछ बहुत मामूली होती हैं तो कुछ बहुत गंभीर। लेकिन आंखें बहुत संवेदनशील होती हैं, इसलिए समस्या मामूली भी हो तो खुद से आंखों का इलाज न करें, डॉक्टर से संपर्क करें।
ड्राय आई सिंड्रोम
गैजेट्स के बढ़ते प्रचलन से ड्राई आई सिंड्रोम की समस्याएं बढ़ती ही जा रही है। इसमें या तो आंखों में आंसू कम बनने लगते हैं या उनकी गुणवत्ता अच्छी नहीं रहती। आंसू, आंखों के कार्निया एंव कन्जंक्टाइवा को नम एंव गीला रख उसे सूखने से बचाते हैं।
आंखों में जलन, चुभन महसूस होना, सूखा लगना, खुजली होना, भारीपन, आंख की कन्जक्टाइवा का सूखना, आंखों में लाली तथा उन्हें कुछ देर खुली रखने में दिक्कत महसूस होना इस सिंड्रोम के मुख्य लक्षण हैं।
मोतियाबिंद
हमारी आंखों के लेंस लाइट या इमेज को रेटिना पर फोकस करने में सहायता करते हैं। जब लेंस क्लाउडी हो जाता है तो लाइट लेंसों से स्पष्ट रूप से गुजर नहीं पाती जिससे जो इमेज आप देखते हैं वो धुंधली हो जाती है, इस कारण दृष्टि के बाधित होने को मोतियाबिंद या सफेद मोतिया कहते हैं।
नजर धुंधली होने के कारण मोतियाबिंद से पीड़ित लोगों को पढ़ने, नजर का काम करने, कार चलाने (विशेषकर रात के समय) में समस्या आती है।
अधिकतर मोतियाबिंद धीरे-धीरे विकसित होते हैं और शुरूआत में दृष्टि प्रभावित नहीं होती है, लेकिन समय के साथ यह आपकी देखने की क्षमता को प्रभावित करता है। इसके कारण व्यक्ति को अपनी प्रतिदिन की सामान्य गतिविधियों को करना भी मुश्किल हो जाता है।
एज़ रिलेटेड मैक्युलर डिजनरेशन (एएमडी)
विश्वभर में पचास वर्ष से अधिक उम्र के लोगों में एज-रिलेटेड मैक्युलर डिजनरेशन (एएमडी) दृष्टिहीनता का सबसे प्रमुख कारण है। बढ़ती उम्र इसका सबसे बड़ा रिस्क फैक्टर माना जाता है, इसके अलावा अनुवांशिक और पर्यावर्णीय कारक तथा धुम्रपान इसका खतरा बढ़ा देते हैं।
एएमडी सीधे मैक्युला को प्रभावित करता है, मैक्युला, रेटिना में एक छोटा सा क्षेत्र होता है, जो मानव नेत्र के सेंट्रल विज़न (केंद्रीय दृष्टि) के लिए जिम्मेदार होता है। इसके कारण आंखों का पैनापन और केंद्रीय दृष्टि प्रभावित होती है जो चीजों को स्पष्ट रूप से देखने के लिए जरूरी होती है।
कंप्यूटर विज़न सिंड्रोम
कंप्यूटर और लैपटॉप के बढ़ते इस्तेमाल के कारण ड्राय आईस ही नहीं कंप्यूटर विज़न सिंड्रोम के मामले भी लगातार बढ़ रहे हैं।
एक तो कंप्यूटर से हमारी आंखों की दूरी कम रहती है, दूसरा इस दौरान हमारी आंखों की मूवमेंट कम होती है।
आंखों और सिर में भारीपन, धुंधला दिखना, जलन होना, पानी आना, खुजली होना, आंख का सूखा रहना (ड्राई आई), पास की चीजें देखनें में दिक्कत होना, एक वस्तु का दो दिखाई देना, अत्यधिक थकान होना, गर्दन, कंधों एंव कमर में दर्द होना कम्प्यूटर विजन सिंड्रोम के कुछ सामान्य लक्षण हैं।
काला मोतिया
काला मोतिया, ऑप्टिक नर्व को नुकसान पहुंचने से होता है। जब आंखों से तरल पदार्थ निकलने की प्रक्रिया में रूकावट आती है तो आंखों में दबाव (इंट्रा ऑक्युलर प्रेशर) बढ़ता है। अगर ऑप्टिक नर्व पर लगातार दबाव बढ़ता रहेगा तो वो नष्ट भी हो सकती हैं।
हमारी आंखों की ऑप्टिक नर्व ही सूचनाएं और किसी चीज का चित्र मस्तिष्क तक पहुंचाती हैं। यदि ऑप्टिक नर्व और आंखों के अन्य भागों पर पड़ने वाले दबाव को कम न किया जाए तो आंखों की रोशनी पूरी तरह जा सकती है।
पूरे विश्व में काला मोतिया, दृष्टिहीनता का दूसरा सबसे प्रमुख कारण है। अगर काला मोतिया की पहचान प्रारंभिक चरणों में ही हो जाए तो दृष्टि को कमजोर पड़ने से रोका जा सकता है।
काला मोतिया को ग्लुकोमा या काला मोतियाबिंद भी कहते हैं। यह किसी को किसी भी उम्र में हो सकता है, लेकिन उम्रदराज लोगों में इसके मामले अधिक देखे जाते हैं।
डायबिटिक रेटिनोपैथी और डायबिटिक मैक्युलर इडेमा
जिन लोगों को डायबिटीज़ है, उन सबको डायबिटिक रेटिनोपैथी और डायबिटिक मैक्युलर इडेमा (डीएमई) का खतरा होता है। ये विश्वभर में दृष्टि प्रभावित होना और दृष्टिहीनता का सबसे प्रमुख कारण है। डीआर और डीएमई अपने पनपने का कोई संकेत नहीं देते हैं, जब तक कि पीड़ित की नज़र धुंधली नहीं हो जाती है।
इनसे बचने के लिए बहुत जरूरी है कि डायबिटीज़ के रोगी अपनी आंखों का विशेष ध्यान रखें और नियमित अंतराल पर अपनी आंखों की जांच कराते रहें, ताकि दृष्टि संबंधी कोई जटिलता होने पर उसे नियंत्रित करने के लिए सभी जरूरी उपाय किए जा सकें।
नज़रअंदाज़ न करें इन लक्षणों को
- आंखों या सिर में भारीपन और धुंधला दिखाई देना।
- आंखें लाल होना और उनसे पानी आना।
- आंखों में खुजली होना
- रंगों का साफ दिखाई न देना।
- लगातार सिरदर्द की शिकायत रहना और आंखों में थकावट होना।
आई टेस्ट और विज़न स्क्रीनिंग
आपको आंखों से संबंधित कोई समस्या हो या न हो, आपको अपनी आंखों की नियमित रूप से जांच कराना चाहिए।
विज़न स्क्रीनिंग टेस्ट में दृष्टि की जांच की जाती है कि आपकी पास की या दूर की नज़र कमजोर तो नहीं हो गई।
आंखों की जांच में आप्टिक नर्व, मोतियाबिंद, कालामोतिया आदि आंखों से संबंधित बीमारियों की जांच की जाती है।
कब शुरू करें : 18 सल की उम्र से
कितने अंतराल के बाद: साल में एक बार;जिन्हें डायबिटीज़ हो उन्हें आंखों से संबंधित समस्याएं ज्यादा होती हैं, इसलिए ऐसे लोगों को हर छह महीने में आंखों की जांच कराना चाहिए, स्थिति अधिक गंभीर होने पर यह जांच हर तीन महीने में कराई जानी चाहिए।
जिन्हें चश्मा लगता है उन्हें भी नियमित तौर आंखों की जांच अवश्य करवाना चाहिए। इसमें आई डाईलेशन टेस्ट भी शामिल है यह रेटिना के स्वास्थ्य को बताता है।
आंखों का रखें विशेष ख्याल
- आंखों को स्वस्थ रखने के लिए अपने डाइट चार्ट में हरी सब्जियों, फलों, दूध और दुग्ध उत्पादों को शामिल करें।
- छह से आठ घंटे की आरामदायक नींद लें; ये आपकी आंखों को प्राकृतिक तरीके से तरोताजा रखने में सहायता करती है।
- धूल-मिट्टी और सूरज की अल्ट्रावायलेट किरणों से बचने के लिए बाहर निकलते समय अच्छी क्वालिटी का चश्मा लगाएं।
- धुम्रपान न करें, क्योंकि इससे मोतियाबिंद और एएमडी की आशंका बढ़ जाती है।
- कंप्यूटर पर कार्य करते समय पलकों को झपकाते रहें। इससे आंख के आंसू जल्दी सूखते या उड़ते नहीं हैं तथा टीयर फिल्म कार्निया एंव कन्जंक्टाइवा के ऊपर लगातार बनी रहती है।
- कंप्यूटर पर काम करते समय हर आधा घंटे के बाद पांच से दस मिनिट के लिये नजर स्क्रीन से हटा लें एंव हर एक घंटे के बाद आंखों को पांच से दस मिनिट के लिये आराम दें।
- कम्प्यूटर की स्क्रीन को अपनी आंखों से 20-30 इंच दूर रखें, जबकि टीवी को कम से कम 3.5 मीटर दूर से देखना चाहिए।
- हर 20 मिनिट में 20 सैकंड का ब्रेक लें और 20 फीट दूर कहीं देखें। फिर दोबारा काम शुरू करें।
- कम्प्यूटर को इस प्रकार व्यवस्थित करें कि उसका टेक्स्ट लेवल आंखों के लेवल पर हो।
- पढ़ते समय या नज़र का काम करते समय पर्याप्त रोशनी रखें।
- कभी भी चलती हुई गाड़ी में न पढ़ें।
- देर रात तक कृत्रिम रोशनी में काम न करें।
- दिन में दो-तीन बार आंखों को साफ पानी से धोएं।

Comments
Post a Comment